Beyin Pili Takılması (DBS) Nedir?
Beyin pili takılması, tıp dilinde Derin Beyin Stimülasyonu (DBS - Deep Brain Stimulation) olarak adlandırılan ileri düzey bir nöroşirürji prosedürüdür. Bu yöntemde beynin belirli bölgelerine ince elektrotlar yerleştirilir ve bu elektrotlar aracılığıyla kontrollü elektrik uyarıları gönderilerek anormal nörolojik sinyaller düzenlenir. DBS, özellikle ilaç tedavisine yeterli yanıt vermeyen Parkinson hastalığı, esansiyel tremor, distoni ve giderek genişleyen endikasyonlarla birçok nörolojik ve psikiyatrik hastalığın tedavisinde çığır açan bir cerrahi yöntemdir.
Derin beyin stimülasyonu, 1987 yılında Fransız nöroşirürjen Alim-Louis Benabid tarafından ilk kez uygulanmış ve o günden bu yana dünya genelinde 200.000'den fazla hastaya başarıyla uygulanmıştır. Türkiye'de yılda yaklaşık 500'ün üzerinde DBS ameliyatı gerçekleştirilmekte olup, Ankara bu alanda öncü merkezlere ev sahipliği yapmaktadır. Prof. Dr. Gülşah Bademci, Ankara'da DBS cerrahisi konusunda deneyimli nöroşirürji uzmanlarından biri olarak hastalarına multidisipliner bir yaklaşımla tedavi sunmaktadır.
DBS'nin en büyük avantajı geri dönüşümlü (reversible) bir tedavi olmasıdır. Lezyonel cerrahilerin aksine, beyin dokusunda kalıcı hasar oluşturmaz; elektrik uyarısı kapatıldığında etki de sona erer. Bu özellik, tedavinin güvenlik profilini önemli ölçüde artırmaktadır.
DBS Endikasyonları: Hangi Hastalıklarda Uygulanır?
Derin beyin stimülasyonu, başlangıçta yalnızca hareket bozuklukları için kullanılırken günümüzde endikasyon alanı önemli ölçüde genişlemiştir. Aşağıda DBS'nin onaylanmış ve araştırma aşamasındaki kullanım alanları detaylı olarak ele alınmıştır.
FDA ve SUT Onaylı Endikasyonlar
- Parkinson Hastalığı: En sık DBS endikasyonudur. İlaç tedavisine rağmen motor dalgalanmalar (on-off fenomeni), diskinezi veya tremor yaşayan hastalarda uygulanır. Hastalık süresinin en az 4-5 yıl olması ve levodopa yanıtının korunuyor olması temel kriterlerdir.
- Esansiyel Tremor: İlaçlara dirençli, günlük yaşamı ciddi şekilde etkileyen titreme durumlarında tercih edilir. Tremorda %80-90 oranında azalma sağlanabilir.
- Distoni: Özellikle primer jeneralize distoni ve servikal distonide etkilidir. DYT1 gen mutasyonu taşıyan hastalarda başarı oranı daha yüksektir.
- Obsesif Kompulsif Bozukluk (OKB): Dirençli OKB vakalarında, tüm konservatif tedaviler denendikten sonra FDA tarafından insani cihaz muafiyeti kapsamında onaylanmıştır.
- Epilepsi: İlaca dirençli epilepside anterior talamik nükleus (ATN) hedeflenerek nöbet sıklığında %40-70 oranında azalma sağlanabilmektedir.
Araştırma Aşamasındaki Endikasyonlar
- Tedaviye dirençli depresyon
- Alzheimer hastalığı (erken evre)
- Tourette sendromu
- Kronik ağrı sendromları
- Anoreksiya nervoza
- Alkol ve madde bağımlılığı
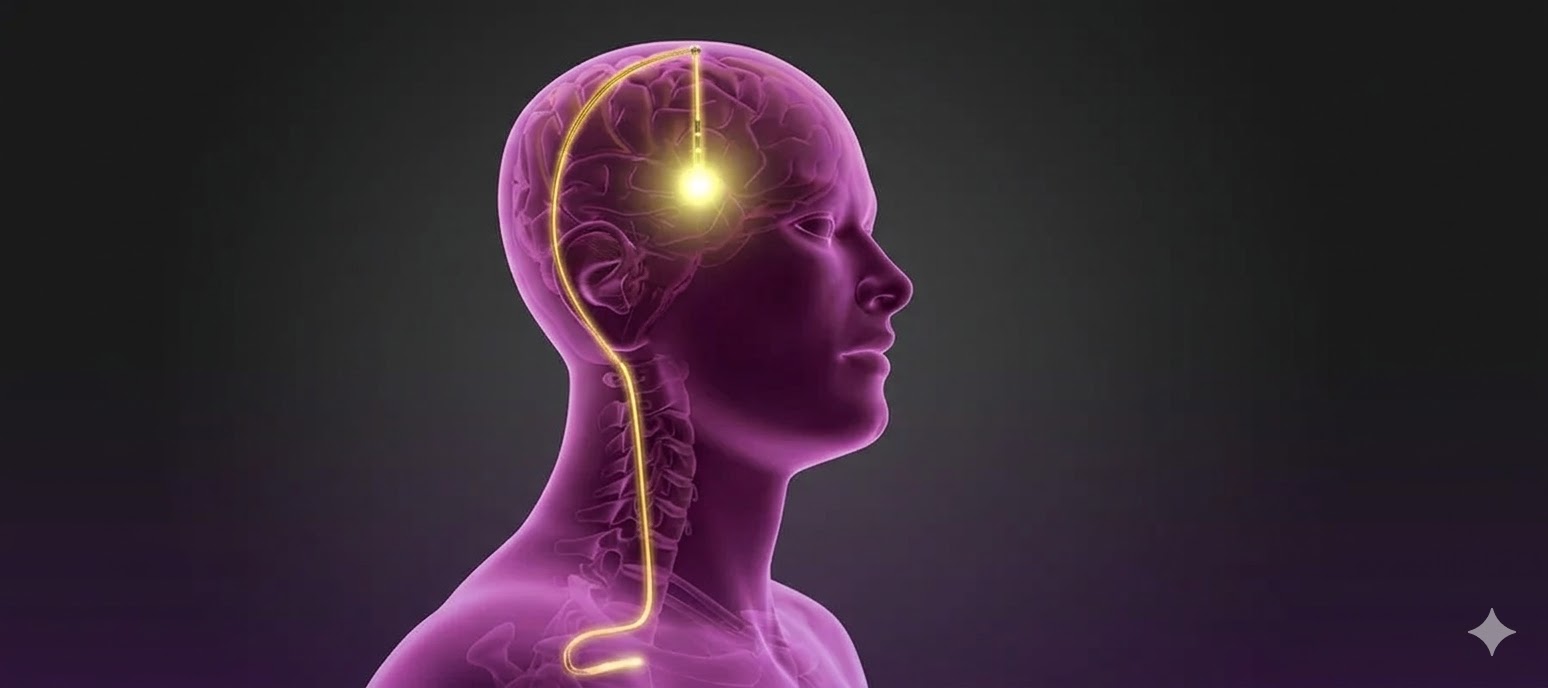
DBS Sistemi Bileşenleri
Derin beyin stimülasyon sistemi, üç temel bileşenden oluşan implante edilebilir bir nörostimülasyon cihazıdır. Sistemin her bir parçası, tedavinin etkinliği ve güvenliği açısından kritik rol oynar.
1. Elektrot (Lead)
- Beynin hedef bölgesine stereotaktik yöntemle yerleştirilen ince, esnek bir teldir
- Çapı yaklaşık 1,27 mm olup genellikle 4 adet kontak noktası içerir
- Yeni nesil yönlü (directional) elektrotlar, stimülasyonun belirli bir yöne odaklanmasını sağlayarak yan etkileri azaltır
- Platin-iridyum alaşımından üretilir ve MRI uyumlu tasarlanır
2. Uzantı Kablosu (Extension Wire)
- Elektrot ile jeneratör arasındaki bağlantıyı sağlayan ince kablodur
- Cilt altından boyun bölgesinden geçirilerek göğüs kafesindeki jeneratöre ulaştırılır
- Dışarıdan görünmez ve günlük aktiviteleri kısıtlamaz
3. Nörostimülatör / Jeneratör (IPG - Implantable Pulse Generator)
- Göğüs kafesinin üst kısmında, köprücük kemiğinin altına cilt altına yerleştirilen pil ünitesidir
- Elektrik uyarılarının frekansını, genliğini ve süresini kontrol eder
- Şarj edilemeyen jeneratörler: Ortalama 3-5 yıl ömürlü olup pil bittiğinde cerrahi olarak değiştirilir
- Şarj edilebilir jeneratörler: Haftalık şarj ile 15-25 yıl kullanılabilir, daha küçük boyutludur
- Hasta kumandası ile stimülasyon açılıp kapatılabilir
Günümüzde adaptif (closed-loop) DBS sistemleri de klinik kullanıma girmeye başlamıştır. Bu sistemler beyin aktivitesini gerçek zamanlı olarak ölçerek stimülasyonu otomatik olarak ayarlar. Bu teknoloji özellikle Parkinson hastalarında motor dalgalanmaların daha iyi kontrol edilmesini sağlamaktadır.
Ameliyat Öncesi Değerlendirme
DBS cerrahisi öncesinde kapsamlı bir multidisipliner değerlendirme süreci yürütülür. Bu süreç, hastanın cerrahiden fayda görüp görmeyeceğini belirlemek ve olası riskleri minimize etmek açısından kritik öneme sahiptir.
Değerlendirme Aşamaları
- Nörolojik Değerlendirme: Hastalığın tipi, evresi, ilaç yanıtı ve motor skorlama (UPDRS) yapılır. Parkinson hastalarında levodopa challenge testi uygulanarak ilaçlı ve ilaçsız dönem motor fonksiyonları karşılaştırılır.
- Nöropsikolojik Değerlendirme: Bilişsel fonksiyonlar, hafıza, dikkat ve yürütücü işlevler detaylı testlerle ölçülür. İleri düzey demans varlığı DBS için kontrendikasyondur.
- Psikiyatrik Değerlendirme: Aktif psikoz, kontrol edilemeyen depresyon veya intihar eğilimi taranır.
- Nöroradyolojik İnceleme: Yüksek çözünürlüklü 3 Tesla MRG ile beyin anatomisi detaylı olarak incelenir. Hedef çekirdeklerin ve çevresindeki yapıların görüntülenmesi cerrahi planlama için zorunludur.
- Genel Sağlık Değerlendirmesi: Kan testleri, kardiyolojik değerlendirme, anestezi konsültasyonu ve enfeksiyon taraması yapılır.
DBS İçin Uygun Hasta Kriterleri
- İlaç tedavisine rağmen yeterli semptom kontrolü sağlanamayan hastalar
- İlaç yan etkilerinin (diskinezi, motor dalgalanmalar) yaşam kalitesini ciddi ölçüde bozan hastalar
- Parkinson hastalarında levodopaya iyi yanıt veren ancak etki süresinin kısaldığı durumlar
- Kognitif fonksiyonların görece korunmuş olması (Mini Mental Durum Testi ≥24)
- Gerçekçi beklentilere sahip, tedaviye uyum gösterebilecek hastalar
- Genel anestezi ve cerrahiyi tolere edebilecek sağlık durumu
Türkiye'de DBS ameliyatının SGK tarafından karşılanabilmesi için hastanın en az iki nörolog tarafından değerlendirilmesi, minimum 5 yıllık hastalık süresi olması ve belgelenmiş ilaç direnci bulunması gerekmektedir. Sağlık kurulu raporu ile başvuru yapılır ve onay süreci yaklaşık 2-4 hafta sürmektedir.
Ameliyat Tekniği: Stereotaktik Cerrahi ve Uyanık Cerrahi
DBS ameliyatı, nöroşirürjinin en hassas prosedürlerinden biridir. Milimetrik hassasiyetle çalışılması gereken bu cerrahide stereotaktik çerçeve ve nöronavigasyon teknolojileri birlikte kullanılır.
Ameliyatın Aşamaları
- Stereotaktik Çerçeve Yerleştirilmesi: Ameliyat sabahı lokal anestezi altında hastanın başına titanyum stereotaktik çerçeve sabitlenir. Bu çerçeve, milimetrik doğrulukla hedefleme yapılmasını sağlar.
- Planlama MRG / BT: Çerçeve takıldıktan sonra yüksek çözünürlüklü görüntüleme yapılır. Ameliyat öncesi MRG ile füzyon oluşturularak hedef koordinatlar hesaplanır.
- Kraniyotomi: Saç çizgisinin gerisinde küçük bir burr hole (yaklaşık 14 mm çapında) açılır. Çoğunlukla bilateral (iki taraflı) uygulama yapılır.
- Mikroelektrot Kaydı (MER): Hedef bölgeye yaklaşırken tek hücre kayıtları alınarak doğru nöral yapının teyit edilmesi sağlanır. Her çekirdeğin kendine özgü bir ateşleme paterni vardır.
- Test Stimülasyonu: Uyanık cerrahi sırasında geçici stimülasyon uygulanarak semptom iyileşmesi ve olası yan etkiler değerlendirilir.
- Kalıcı Elektrot Yerleştirilmesi: Optimal konum belirlendikten sonra kalıcı DBS elektrotu yerleştirilir ve kemik çimentosu ile sabitlenir.
- Jeneratör İmplantasyonu: Aynı seansta veya 1-2 hafta sonra genel anestezi altında göğüs bölgesine nörostimülatör yerleştirilir ve uzantı kablosuyla elektrotlara bağlanır.
Uyanık Cerrahi (Awake Surgery)
DBS ameliyatının en dikkat çekici özelliklerinden biri, elektrot yerleştirme aşamasının çoğunlukla hastanın uyanık olduğu sırada gerçekleştirilmesidir. Uyanık cerrahi sayesinde:
- Tremor, rijidite gibi semptomların stimülasyonla ne ölçüde iyileştiği gerçek zamanlı olarak gözlenir
- Konuşma bozukluğu, görme alanı kaybı gibi olası yan etkiler anında tespit edilir
- Hasta ile sürekli iletişim kurularak nörolojik muayene yapılır
- Elektrot pozisyonunun optimizasyonu sağlanır
Beyin parankiminin kendisi ağrıya duyarsız olduğundan hasta cerrahi sırasında ağrı hissetmez. Yalnızca cilt ve periost bölgesine lokal anestezi uygulanır. Ancak bazı merkezlerde genel anestezi altında intraoperatif BT veya MRG eşliğinde de başarılı sonuçlar elde edilmektedir.
Prof. Dr. Gülşah Bademci, DBS cerrahisinde nöronavigasyon destekli stereotaktik yöntem kullanarak milimetrik hassasiyetle hedefleme yapmaktadır. Her ameliyat öncesi vakaya özel planlama yapılır ve multidisipliner ekiple birlikte en uygun cerrahi strateji belirlenir.
Hedef Çekirdek Seçimi
DBS'de tedavi başarısı büyük ölçüde doğru hedef çekirdeğin seçilmesine bağlıdır. Hastalığın tipine, baskın semptomlara ve hastanın bireysel özelliklerine göre farklı beyin yapıları hedeflenir.
Başlıca Hedef Çekirdekler
- STN (Subtalamik Nükleus): Parkinson hastalığında en sık tercih edilen hedeftir. Hem motor semptomlarda belirgin iyileşme sağlar hem de ilaç dozunun %30-50 oranında azaltılmasına olanak tanır. Bilateral STN-DBS, Parkinson'un kardinal belirtilerinden tremor, bradikinezi ve rijiditeye etkilidir.
- GPi (Globus Pallidus İnternus): Distoni tedavisinde birincil hedeftir. Parkinson'da diskinezinin ön planda olduğu hastalarda da tercih edilir. STN'ye göre kognitif yan etki riski daha düşüktür.
- VIM (Ventral İntermediat Nükleus): Esansiyel tremor ve Parkinson tremoru için hedeflenir. Sadece tremor kontrolü sağlar, bradikinezi ve rijiditeye etkisi sınırlıdır.
- ATN (Anterior Talamik Nükleus): İlaca dirençli epilepside hedeflenen bölgedir.
- VC/VS (Ventral Kapsül/Ventral Striatum): OKB tedavisinde kullanılan hedef bölgedir.
Ameliyat Sonrası Programlama ve Ayar Optimizasyonu
DBS ameliyatının başarısı yalnızca cerrahi teknikle sınırlı değildir; ameliyat sonrası programlama tedavinin etkinliğini belirleyen en kritik aşamalardan biridir. Elektrotlar yerleştirildikten sonra stimülasyon parametrelerinin hastaya özel olarak optimize edilmesi gerekir.
Programlama Süreci
- İlk Programlama: Ameliyattan 2-4 hafta sonra yapılır. Bu süre, mikrolezyon etkisinin (elektrot yerleşiminin kendisinin yarattığı geçici iyileşme) geçmesi için beklenir.
- Parametre Ayarları: Voltaj/akım, frekans (Hz), puls genişliği (mikrosaniye) ve aktif kontak seçimi optimize edilir. Genellikle düşük parametrelerden başlanarak kademeli olarak artırılır.
- Monopolar Tarama: Her kontak noktası ayrı ayrı test edilerek en iyi terapötik pencere (maksimum fayda, minimum yan etki) belirlenir.
- İlaç Ayarlaması: Stimülasyon optimize edildikçe Parkinson ilaçları kademeli olarak azaltılır. Bu süreç aylar içinde gerçekleşir.
- Uzun Dönem Takip: İlk yıl 3-4 ayda bir, sonrasında 6-12 ayda bir kontrol programlaması yapılır.
Türkiye'de DBS programlama yapabilen deneyimli merkez sayısı sınırlıdır. Ankara'da Prof. Dr. Gülşah Bademci, nöroloji uzmanlarıyla koordineli çalışarak hastaların uzun dönem takip ve programlama süreçlerini titizlikle yürütmektedir.
Yeni Nesil Programlama Teknolojileri
- Yönlü stimülasyon (Directional Steering): Yeni nesil elektrotlarla stimülasyonun yönü ayarlanarak yan etkiler minimize edilir
- Çoklu bağımsız akım kaynağı (MICC): Her kontaktan farklı miktarda akım verilebilir
- Adaptif DBS: Beyin sinyallerine göre otomatik parametre ayarı yapan kapalı döngü sistemleri
- Uzaktan programlama: Pandemi sonrası dönemde gelişen telemedikasyon ile uzaktan ayar yapılabilme imkanı
Beklenen Sonuçlar ve Başarı Oranları
DBS, doğru endikasyon ve uygun hasta seçimi ile son derece etkili sonuçlar sağlayan bir tedavi yöntemidir. Ancak hastaların beklentilerinin gerçekçi olması büyük önem taşır: DBS bir kür tedavisi değil, semptom kontrolü sağlayan bir yöntemdir.
Parkinson Hastalığında DBS Sonuçları
- Motor semptomlar (UPDRS-III skoru) ilaçsız dönemde %40-60 oranında iyileşir
- İlaçlı dönemdeki diskinezilerde %60-90 oranında azalma sağlanır
- Günlük "off" (kötü) dönemlerde %60-80 azalma gözlenir
- Levodopa dozu ortalama %30-50 oranında düşürülebilir
- Yaşam kalitesi ölçeklerinde %20-40 iyileşme bildirilmektedir
- Etki 10 yıl ve üzeri sürdürülebilir (progresif hastalık doğası göz önünde bulundurularak)
Esansiyel Tremorda DBS Sonuçları
- Tremor şiddetinde %80-90 oranında azalma
- Hastaların %90'ından fazlası sonuçlardan memnun kalır
- Uzun dönemde kısmi tolerans gelişebilir, ancak reprogramlama ile yönetilebilir
Distonide DBS Sonuçları
- Primer jeneralize distonide Burke-Fahn-Marsden skorunda %40-80 iyileşme
- DYT1 mutasyonu pozitif hastalarda başarı oranı daha yüksek
- Tam etki 6-12 ay içinde ortaya çıkar (Parkinson'a göre daha yavaş)
Türkiye genelinde yapılan çok merkezli çalışmalarda, DBS uygulanan Parkinson hastalarının %75'inden fazlasının ameliyattan 5 yıl sonra bile anlamlı düzeyde motor iyileşme gösterdiği raporlanmıştır.
Riskler ve Komplikasyonlar
DBS güvenli bir prosedür olmakla birlikte, her cerrahi girişim gibi bazı riskler taşımaktadır. Komplikasyonlar cerrahiye bağlı, donanıma bağlı ve stimülasyona bağlı olmak üzere üç kategoride değerlendirilir.
Cerrahiye Bağlı Komplikasyonlar
- İntrakranial kanama: %1-3 oranında görülür; büyük çoğunluğu asemptomatiktir
- Enfeksiyon: %2-5 oranında gelişebilir; antibiyotik tedavisi veya nadiren sistem çıkarılması gerekebilir
- Nöbet: %1-2 oranında perioperatif dönemde görülebilir
- Geçici konfüzyon: Özellikle bilateral ameliyatlarda ilk günlerde ortaya çıkabilir
- Cilt erozyonu: Kablo veya jeneratör bölgesinde nadir görülür
Donanıma Bağlı Komplikasyonlar
- Elektrot yer değiştirmesi veya kırılması (%1-5)
- Uzantı kablosu kopması (%2-4)
- Jeneratör bölgesinde rahatsızlık hissi
- Pil ömrünün beklenenden kısa olması
Stimülasyona Bağlı Yan Etkiler
- Konuşma bozukluğu (dizartri) - STN hedefinde daha sık
- Denge ve yürüme güçlüğü
- Parestezi (karıncalanma hissi) - genellikle geçicidir
- Göz kapağı açma güçlüğü
- Duygu durum değişiklikleri (apati, impulsivite)
Stimülasyona bağlı yan etkiler genellikle programlama ayarlarının değiştirilmesiyle giderilebilir. Bu durum DBS'nin en önemli avantajlarından biri olan geri dönüşümlülük özelliğini yansıtmaktadır.
Yaşam Kalitesine Etkisi
DBS, hastaların günlük yaşam aktivitelerini önemli ölçüde iyileştiren bir tedavi yöntemidir. Etki sadece motor semptomlarla sınırlı kalmaz; hastaların psikososyal ve fonksiyonel durumunda da belirgin düzelmeler gözlenir.
DBS Sonrası Yaşam Kalitesindeki İyileşmeler
- Günlük aktiviteler: Yemek yeme, giyinme, yazı yazma gibi ince motor becerilerde belirgin düzelme
- Uyku kalitesi: Gece tremoru ve rijiditenin azalmasıyla uyku düzeninde iyileşme
- Sosyal katılım: Hastaların toplumsal etkinliklere katılımında artış
- İş hayatı: Çalışma çağındaki hastaların bir kısmı iş hayatına geri dönebilmektedir
- Bakım verici yükü: Aile bireylerinin bakım yükünde %30-50 oranında azalma
- İlaç yükü: Alınan ilaç sayısı ve dozunun azalmasıyla ilaç yan etkilerinde gerileme
Türkiye'de DBS uygulanan hastaların uzun dönem takip sonuçları, uluslararası literatürle uyumlu olarak yaşam kalitesinde sürdürülebilir iyileşme göstermektedir. Hastaların büyük çoğunluğu, ameliyat kararını tekrar verselerdi yine aynı tercihte bulunacaklarını belirtmektedir.
DBS sonrası hastaların düzenli nörolojik takibe devam etmesi, fizik tedavi ve rehabilitasyon programlarına katılması tedavinin uzun dönem başarısını artıran önemli faktörlerdir. Ankara'da Prof. Dr. Gülşah Bademci, ameliyat sonrası süreçte de hastalarını düzenli olarak takip etmekte ve gerekli programlama ayarlamalarını yapmaktadır.
MRG Uyumluluğu ve Güncel Teknolojik Gelişmeler
DBS teknolojisi son yıllarda büyük gelişmeler kaydetmiştir. Özellikle MRG uyumlu sistemler hastalar için önemli bir avantaj sağlamaktadır. Eski nesil DBS sistemlerinde MRG çekilmesi ciddi riskler taşırken, günümüzdeki yeni nesil cihazlar belirli koşullar altında tam vücut MRG çekilmesine olanak tanımaktadır.
- MRG Koşullu (MR Conditional) Sistemler: 1.5 Tesla MRG'de güvenli görüntüleme yapılabilir; 3 Tesla uyumlu sistemler de mevcuttur
- Bluetooth Bağlantılı Programlama: Hekim ve hasta uzaktan parametre kontrolü yapabilir
- Kaydedici Sistemler: Lokal alan potansiyellerini kaydederek hastalığın seyri hakkında nesnel veri sağlar
- Mikro elektrot boyutlarında küçülme: Daha az doku hasarı ve daha hassas hedefleme imkanı
Bu gelişmeler, DBS'nin gelecekte daha geniş hasta popülasyonlarında, daha etkili ve daha güvenli bir şekilde uygulanmasının önünü açmaktadır. Ayrıca beyin-bilgisayar arayüzü (BCI) teknolojileri ile DBS'nin entegrasyonu, nörobilim alanında heyecan verici yeni kapılar aralamaktadır.
Neden Prof. Dr. Gülşah Bademci?
Beyin pili takılması (DBS) gibi ileri düzey bir nöroşirürji prosedüründe cerrahın deneyimi, multidisipliner ekip çalışması ve ameliyat sonrası takip kalitesi tedavinin başarısını doğrudan etkileyen unsurlardır.
- Nöroşirürji uzmanlığı: Prof. Dr. Gülşah Bademci, fonksiyonel nöroşirürji ve stereotaktik cerrahi alanında kapsamlı deneyime sahiptir
- Multidisipliner yaklaşım: Nöroloji, psikiyatri, nöropsikoloji ve rehabilitasyon uzmanlarıyla koordineli çalışarak hastalara bütüncül tedavi sunar
- Güncel teknoloji kullanımı: Nöronavigasyon, intraoperatif monitörizasyon ve son teknoloji stereotaktik sistemlerle ameliyatlar gerçekleştirilir
- Kişiselleştirilmiş tedavi planı: Her hastanın hastalık profili, yaşam tarzı ve beklentileri değerlendirilerek bireysel tedavi stratejisi oluşturulur
- Ameliyat sonrası titiz takip: Programlama seansları, ilaç ayarlamaları ve uzun dönem takip süreçleri düzenli olarak yürütülür
- Ankara merkezli ulaşılabilirlik: Başkent'in merkezi konumu, Türkiye'nin farklı bölgelerinden gelen hastalar için ulaşım kolaylığı sağlar
DBS cerrahisi düşünen hastalar, beyin cerrahisi ve sinir sıkışması tedavisi gibi diğer nöroşirürji konularında da Prof. Dr. Gülşah Bademci'den uzman görüşü alabilirler.
Sıkça Sorulan Sorular (SSS)
Beyin pili ameliyatı kaç saat sürer?
Tek taraflı DBS ameliyatı ortalama 3-4 saat, çift taraflı (bilateral) DBS ameliyatı ise 5-7 saat sürmektedir. Jeneratör implantasyonu ayrı bir seansta yapıldığında ek olarak 1-1,5 saat sürer. Ameliyat süresini etkileyen faktörler arasında hedef çekirdeğin anatomik konumu, mikroelektrot kayıt süresi ve intraoperatif test stimülasyonu yer alır. Ameliyat öncesi titiz planlama, cerrahi süreyi optimize ederek hasta konforunu artırır.
DBS ameliyatı sırasında ağrı hissedilir mi?
Beyin dokusunun kendisi ağrı reseptörü içermediğinden, elektrot yerleştirme sırasında ağrı hissedilmez. Uyanık cerrahi sırasında yalnızca cilt ve kemik zarı (periost) bölgesine lokal anestezi uygulanır. Stereotaktik çerçeve takılırken kısa süreli bir basınç hissedilebilir. Jeneratör implantasyonu ise genel anestezi altında yapıldığından tamamen ağrısız gerçekleşir. Ameliyat sonrası hafif baş ağrısı ve kesi bölgesinde hassasiyet normal olup birkaç gün içinde geriler.
Beyin pili ömrü ne kadardır ve pil bitince ne olur?
Şarj edilemeyen (primer) jeneratörlerin ömrü stimülasyon parametrelerine bağlı olarak 3-5 yıl arasında değişir. Pil bittiğinde lokal anestezi altında yaklaşık 30-45 dakikalık basit bir cerrahi ile değiştirilir; beyin elektrotlarına dokunulmaz. Şarj edilebilir jeneratörler ise haftada 1-2 kez şarj edilmesi koşuluyla 15-25 yıl kullanılabilir. Pil seviyesi hasta kumandası ile takip edilebilir ve düşmeye başladığında hekim uyarı verir. Türkiye'de her iki jeneratör tipi de SGK kapsamında karşılanabilmektedir.
DBS ameliyatı sonrası normal yaşama ne zaman dönülür?
Hastalar genellikle ameliyattan 1-2 gün sonra ayağa kalkar ve 3-5 gün içinde taburcu edilir. Hafif günlük aktivitelere 1-2 hafta içinde başlanabilir. Tam iyileşme ve stimülasyonun optimize edilmesi 3-6 ay sürebilir. Bu süreçte düzenli programlama seanslarına katılmak ve nöroloğun önerdiği ilaç düzenlemelerine uymak önemlidir. Yüzme, bahçe işleri ve yürüyüş gibi aktiviteler genellikle 4-6 hafta sonra başlanabilir. Kontakt sporlarından kaçınılması önerilir.
DBS'den sonra MRG çektirmek mümkün mü?
Yeni nesil DBS sistemlerinin büyük çoğunluğu MRG koşullu (MR Conditional) olarak tasarlanmıştır. Bu sistemlerle belirli koşullar sağlandığında (uygun koil kullanımı, SAR limitleri, belirli Tesla değeri) güvenli bir şekilde MRG çekilebilir. Ancak MRG öncesinde mutlaka DBS merkezine başvurularak cihaz uyumluluğunun teyit edilmesi, stimülasyonun kapatılması ve uygun protokolün belirlenmesi gerekmektedir. Eski nesil bazı sistemlerde MRG kısıtlamaları olabilir.