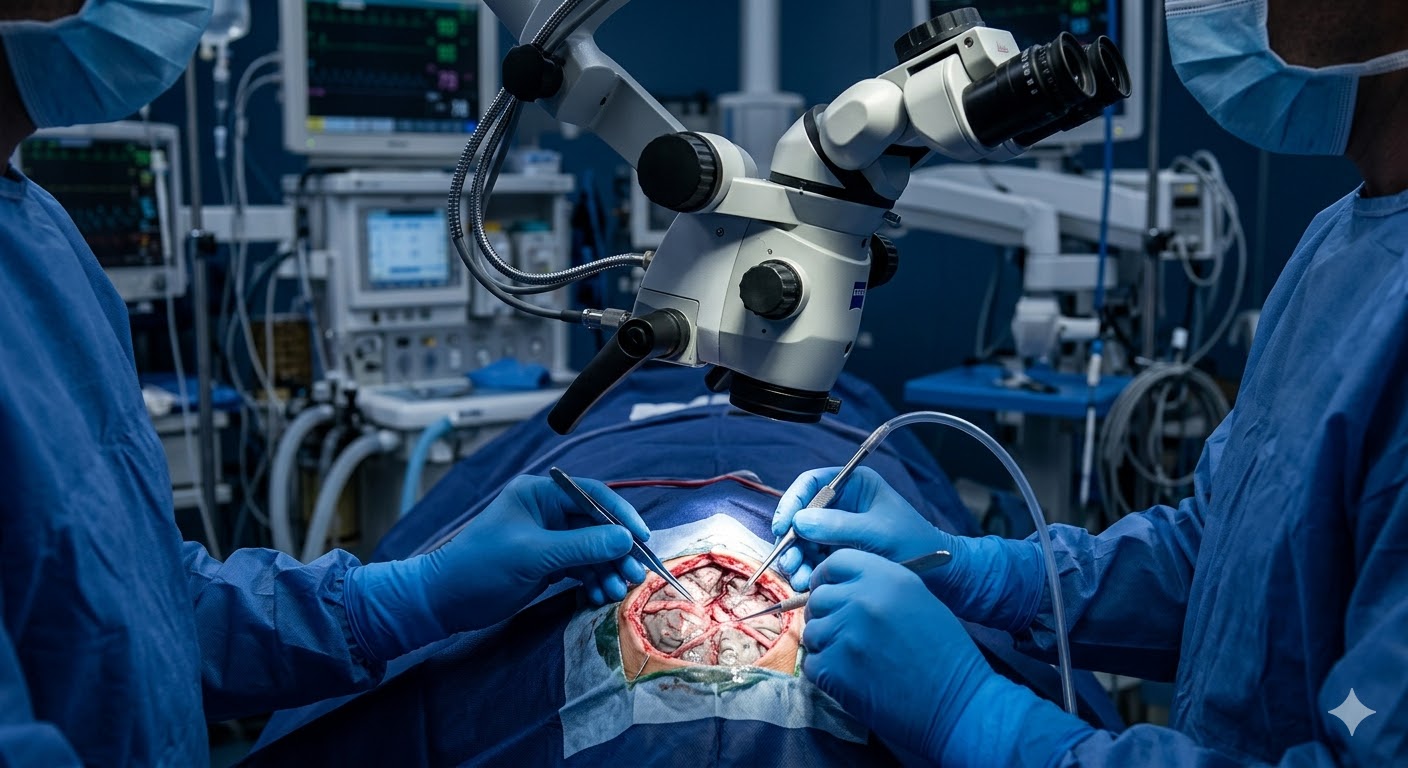
Mikrocerrahi Beyin Tümörü Ameliyatı Nedir?
Beyin tümörü ameliyatı, kafatası içinde bulunan anormal hücre kitlesinin cerrahi yöntemlerle çıkartılması işlemidir. Mikrocerrahi teknik, bu işlemi cerrahi mikroskop altında yürütmek anlamına gelir. Güçlü büyütme ve aydınlatma kapasitesine sahip cerrahi mikroskoplar sayesinde cerrah, sağlıklı beyin dokusu ile tümör dokusu arasındaki sınırı milimetre hassasiyetinde ayırt edebilir.
Geleneksel beyin cerrahisinden farklı olarak mikrocerrahi yaklaşım, tümörün daha hassas ve güvenli bir şekilde çıkarılmasını sağlar. Bu teknikte cerrah, ince mikrocerrahi aletler kullanarak normal beyin dokusuna minimum hasar vererek tümöre ulaşır. Özellikle derin yerleşimli veya kritik beyin bölgelerine yakın tümörlerde mikrocerrahi yaklaşım vazgeçilmezdir.
Türkiye'de her yıl yaklaşık 15.000-18.000 yeni beyin tümörü tanısı konmaktadır. Bu vakaların önemli bir bölümü cerrahi tedavi gerektirir. Beyin tümörleri hakkında kapsamlı bilgi edinmek, tedavi sürecini anlamak açısından büyük önem taşır.
Modern nöroşirürjide mikrocerrahi teknik; nöronavigasyon, intraoperatif MR, floresan rehberli cerrahi ve nöromonitörizasyon gibi ileri teknolojilerle birleştirildiğinde, cerrahi başarı oranları önemli ölçüde artmaktadır. Bu bütünleşik yaklaşım, tümörün maksimum düzeyde çıkarılmasını sağlarken beyin fonksiyonlarının korunmasını güvence altına alır.
Beyin Tümörü Türleri ve WHO Sınıflandırması
Dünya Sağlık Örgütü (WHO), 2021 yılında beyin tümörü sınıflandırmasını köklü bir şekilde güncellemiştir. Bu yeni sınıflandırma, tümörlerin yalnızca mikroskobik görünümüne değil, aynı zamanda moleküler ve genetik özelliklerine de dayanmaktadır. Beyin tümörü ameliyatı planlamasında tümör tipi ve derecesi belirleyici faktörlerdir.
WHO 2021 sınıflandırmasında en önemli yenilik, IDH mutasyon durumu ve 1p/19q ko-delesyonu gibi moleküler belirteçlerin tanı kriterlerine entegre edilmesidir. Bu genetik bilgiler, hem prognoz tayininde hem de tedavi planlamasında belirleyici rol oynamaktadır.
Ameliyat Endikasyonları
Beyin tümörü ameliyatı kararı, multidisipliner bir ekip tarafından hastanın genel durumu, tümörün özellikleri ve beklenen faydalar-riskler değerlendirilerek verilir. Aşağıdaki durumlarda cerrahi müdahale endikedir:
- Kitle etkisi yaratan tümörler: Çevre dokulara bası yaparak baş ağrısı, bulantı, bilinç değişikliği gibi belirtilere neden olan tümörler acil veya yarı acil cerrahi gerektirir.
- Epileptik nöbetlere neden olan lezyonlar: Tümöre bağlı kontrol altına alınamayan nöbetler, cerrahi endikasyonu güçlendirir.
- Progresif nörolojik defisit: Güç kaybı, konuşma bozukluğu, görme kaybı gibi ilerleyici belirtiler acil cerrahi gerekçesidir.
- Histopatolojik tanı gerekliliği: Kesin tanı için doku örneği alınması gerektiğinde cerrahi biyopsi veya eksizyon planlanır.
- Hidrosefali: Tümörün BOS dolaşımını engelleyerek kafa içi basıncını artırdığı durumlarda acil müdahale gerekir.
- Radyolojik ilerleme: Takip sırasında boyutu artan veya karakter değiştiren tümörlerde cerrahi düşünülür.
- Küratif rezeksiyon imkanı: Meningiom, schwannom gibi iyi huylu tümörlerde tam çıkarım ile kalıcı şifa sağlanabilir.
Cerrahi planlanırken tümörün eloquent (fonksiyonel açıdan kritik) alanlara yakınlığı, hastanın yaşı, genel performans durumu (Karnofsky skoru) ve eşlik eden hastalıklar mutlaka değerlendirilir.
Ameliyat Öncesi Hazırlık ve Görüntüleme
Başarılı bir beyin tümörü ameliyatı için kapsamlı preoperatif değerlendirme şarttır. Ameliyat öncesi süreç şu adımları içerir:
İleri Görüntüleme Yöntemleri
- Kontrastlı Kranial MR: Tümörün boyutu, yerleşimi, çevre dokularla ilişkisi ve kontrast tutma paternini gösterir. T1, T2, FLAIR ve difüzyon ağırlıklı sekanslar standart protokolde yer alır.
- MR Spektroskopi: Tümör dokusunun metabolik profilini belirler. Kolin yüksekliği malignite göstergesidir.
- Fonksiyonel MR (fMR): Motor, dil ve görme gibi kritik beyin fonksiyonlarının haritasını çıkararak cerrahi planlamaya katkı sağlar.
- Difüzyon Tensör Görüntüleme (DTI) / Traktografi: Beyaz cevher yollarının (sinir liflerinin) üç boyutlu haritasını oluşturur; cerrahi sırasında bu yolların korunmasına yardımcı olur.
- MR Perfüzyon: Tümörün kanlanma düzeyini gösterir, grade tayinine yardımcı olur.
- BT Anjiyografi / DSA: Damarsal yapılarla ilişkiyi değerlendirmek için gerektiğinde uygulanır.
- PET-BT: Metabolik aktiviteyi gösterir; nüks ile radyonekroz ayrımında ve grade tayininde yardımcıdır.
Preoperatif Değerlendirme
- Ayrıntılı nörolojik muayene ve bazal nörolojik durum kaydı
- Tam kan sayımı, koagülasyon testleri, biyokimya paneli
- Kardiyolojik değerlendirme (EKG, gerekirse ekokardiyografi)
- Anestezi konsültasyonu ve risk sınıflandırması (ASA skoru)
- Antikoagülan/antitrombosit ilaçların uygun sürede kesilmesi
- Gerekirse antiepileptik tedavinin düzenlenmesi
- Hastanın ve ailesinin aydınlatılmış onam süreci
Nöronavigasyon için ameliyat öncesi özel protokolde MR çekilir ve bu görüntüler navigasyon sistemine yüklenerek üç boyutlu cerrahi planlama yapılır.
Cerrahi Teknik ve İleri Teknoloji
Modern nöroşirürjide beyin tümörü ameliyatı sırasında kullanılan teknolojiler, cerrahi güvenliği ve etkinliği dramatik şekilde artırmıştır. Aşağıdaki tabloda güncel cerrahi teknolojiler karşılaştırmalı olarak sunulmaktadır:
5-ALA (5-Aminolevülinik Asit) Floresan Rehberli Cerrahi
5-ALA, ameliyattan birkaç saat önce hastaya oral olarak verilen bir ilaçtır. Malign tümör hücreleri bu maddeyi seçici olarak alır ve protoporfirin IX'a dönüştürür. Ameliyat sırasında cerrahi mikroskopta mavi-mor ışık filtresi kullanıldığında, tümör dokusu parlak pembe-kırmızı renkte floresan verir. Bu yöntem sayesinde:
- Glioblastom cerrahisinde total rezeksiyon oranı %29'dan %65'e yükseltilmiştir
- Tümörün infiltre ettiği bölgeler çıplak gözle görülemeyen düzeyde bile tespit edilebilir
- Rezidü tümör oranı önemli ölçüde azalır
Awake Kraniotomi (Uyanık Kraniotomi)
Motor korteks, Broca alanı (konuşma üretimi) veya Wernicke alanı (konuşma anlama) gibi eloquent bölgelere yakın tümörlerde uyanık kraniotomi altın standart yaklaşımdır. Bu teknikte:
- Hasta, ameliyatın kritik aşamasında uyanıktır ve cerrahla iletişim kurar
- Konuşma, isimlendirme, sayma ve motor hareket testleri uygulanır
- Kortikal ve subkortikal elektrik stimülasyonu ile fonksiyonel sınırlar belirlenir
- Cerrah, fonksiyon kaybı gözlenene kadar rezeksiyonu genişletir
- Ameliyat genellikle "asleep-awake-asleep" protokolüyle uygulanır
Awake kraniotomi endikasyonları arasında dominant hemisfer gliomu, motor korteks komşuluğundaki tümörler ve daha önce radyoterapi almış hastalarda re-operasyon yer alır.
Ameliyat Adımları
Mikrocerrahi beyin tümörü ameliyatı genel olarak aşağıdaki aşamalardan oluşur:
1. Anestezi ve Pozisyonlama
Genel anestezi altında (awake kraniotomi hariç) hasta, tümörün yerleşimine göre uygun pozisyonda sabitlenir. Baş, Mayfield kafa klampı ile üç noktalı fiksasyon sistemiyle hareketsiz hale getirilir. Nöronavigasyon sistemi referans noktaları ile eşleştirilir.
2. Kraniotomi
Nöronavigasyon rehberliğinde planlanan insizyon ve kemik penceresi boyutu belirlenir. Cilt insizyonu sonrası kafatası kemiği özel cerrahi drill ve kraniotom ile dikkatli şekilde kaldırılır. Kemik flebi, ameliyat sonunda yerine konmak üzere steril koşullarda saklanır. Dura mater (sert beyin zarı) açılır.
3. Kortikal Yaklaşım ve Tümöre Ulaşım
Cerrahi mikroskop altında, beyin yüzeyindeki doğal oluklar (sulkuslar) ve yarıklar (fissürler) takip edilerek tümöre en güvenli yoldan ulaşılır. Bu aşamada nöronavigasyon, cerraha anlık konum bilgisi sağlar. Nöromonitörizasyon ekibi sürekli olarak motor ve duyusal yanıtları izler.
4. Tümör Rezeksiyonu
Mikrocerrahi aletler ve ultrasonik aspiratör kullanılarak tümör, merkezinden başlayarak kademeli olarak küçültülür (internal debulking). Tümör-beyin sınırı dikkatle takip edilerek sağlıklı doku korunur. Yüksek gradeli gliomlarda 5-ALA floresan rehberliği kullanılarak rezidü tümör dokusu tespit edilir. Gerektiğinde intraoperatif MR çekilerek rezeksiyon kontrolü yapılır.
5. Hemostaz ve Kapanış
Tümör yatağında titiz hemostaz sağlanır. Dura mater su geçirmez şekilde kapatılır. Kemik flebi titanium plak ve vidalarla yerine fikse edilir. Cilt katmanları uygun şekilde kapatılır. Subgaleal dren yerleştirilir.
6. Erken Postoperatif Değerlendirme
Ameliyat sonrası ilk saatlerde nörolojik muayene yapılır ve 24-48 saat içinde kontrol kranial MR çekilerek rezeksiyon derecesi değerlendirilir.
Ameliyat Sonrası Süreç ve Takip
Beyin tümörü ameliyatı sonrası bakım ve rehabilitasyon süreci, hastanın iyileşmesi ve yaşam kalitesinin korunması açısından kritik öneme sahiptir.
Hastanede Kalış Süreci
- İlk 24 saat: Yoğun bakım ünitesinde nörolojik takip, vital bulgular ve bilinç düzeyi (Glasgow Koma Skalası) monitörizasyonu
- 2-3. gün: Servise transfer, erken mobilizasyon, yara bakımı, antiödem tedavi (deksametazon), antiepileptik profilaksi
- 4-7. gün: Kontrol MR, patoloji sonucunun değerlendirilmesi, taburculuk planlaması
- Ortalama hastanede kalış: 5-10 gün (komplikasyon durumunda uzayabilir)
Taburculuk Sonrası Takip
- İlk kontrol: Ameliyattan 2-3 hafta sonra (yara kontrolü, dikiş alımı)
- Patoloji sonucu ve tümör konseyinde değerlendirme: 2-4 hafta
- İlk 2 yıl: 3 ayda bir kontrastlı kranial MR
- 2-5 yıl arası: 6 ayda bir kontrastlı kranial MR
- 5 yıl sonrası: Yıllık kontrastlı kranial MR
- Nörolojik muayene ve gerekirse nöropsikometrik testler
Adjuvan (Tamamlayıcı) Tedaviler
Patoloji sonucuna göre aşağıdaki tedaviler planlanabilir:
- Radyoterapi: Yüksek gradeli gliomlarda (Grade 3-4), subtotal rezeksiyon yapılan olgularda, fokal veya geniş alan radyoterapi
- Kemoterapi: Glioblastomda temozolomid (Stupp protokolü), oligodendrogliomlarda PCV rejimi
- Tümör Tedavi Alanları (TTFields): Glioblastomda kemoterapi ile birlikte kullanılabilen yeni bir tedavi modalitesi
- Hedefli Tedavi ve İmmünoterapi: Seçilmiş vakalarda moleküler hedefli ajanlar
Yaşam Kalitesi Verileri
Güncel çalışmalara göre mikrocerrahi beyin tümörü ameliyatı sonrası yaşam kalitesi verileri umut vericidir:
- Meningiom hastalarının %85-90'ı ameliyat sonrası normal yaşamlarına dönebilmektedir
- Düşük gradeli gliom hastalarının %70-80'inde ameliyat sonrası fonksiyonel durum korunmakta veya iyileşmektedir
- Vestibüler schwannom cerrahisinde yüz siniri korunma oranı deneyimli merkezlerde %90'ın üzerindedir
- Awake kraniotomi uygulanan hastaların %95'inden fazlasında dil fonksiyonu korunmaktadır
Başarı Oranları ve Riskler
Cerrahi Başarı Oranları
Beyin tümörü ameliyatı başarı oranları, tümörün tipine, grade'ine, lokalizasyonuna ve cerrahın deneyimine göre değişmektedir:
- Meningiom: Grade 1 tümörlerde total rezeksiyon oranı %80-95, 10 yıllık nükssüz sağkalım %80-90
- Düşük gradeli gliom: Gross total rezeksiyon yapılabildiğinde medyan sağkalım 10 yılın üzerinde
- Glioblastom: Gross total rezeksiyon + Stupp protokolü ile medyan sağkalım 15-18 ay, 5 yıllık sağkalım %5-10
- Vestibüler schwannom: Total rezeksiyon oranı %90, nüks oranı %5'in altında
- Hipofiz adenomu: Transsfenoidal cerrahi ile remisyon oranı %70-90
- Metastatik tümör: Tek metastaz cerrahisi + radyoterapi ile medyan sağkalım 10-14 ay
Olası Riskler ve Komplikasyonlar
Her cerrahi müdahalede olduğu gibi beyin tümörü cerrahisinde de belirli riskler mevcuttur:
- Kanama (hematom): %1-3 oranında görülür, acil re-operasyon gerektirebilir
- Enfeksiyon: Yara yeri enfeksiyonu veya menenjit riski %1-2
- Nörolojik defisit: Geçici veya kalıcı güç kaybı, konuşma bozukluğu, görme alanı defekti (%5-15, tümör lokalizasyonuna bağlı)
- Beyin ödemi: Ameliyat sonrası ödem steroid tedavisi ile kontrol altına alınır
- BOS kaçağı: Dura onarımı gerektiren sızıntı %1-5 oranında
- Epileptik nöbet: Kortikal irritasyona bağlı erken dönem nöbet %5-10
- Derin ven trombozu / Pulmoner emboli: Profilaktik önlemlerle risk minimize edilir
Bu risklerin büyük çoğunluğu, deneyimli bir nöroşirürji ekibi tarafından gerçekleştirilen operasyonlarda minimal düzeyde tutulmaktadır. İleri teknoloji kullanımı (nöronavigasyon, nöromonitörizasyon, intraoperatif MR) komplikasyon oranlarını önemli ölçüde azaltmaktadır.
Ankara'da Beyin Tümörü Cerrahisi
Ankara, Türkiye'nin önemli sağlık merkezlerinden biri olarak beyin tümörü cerrahisinde ileri düzey hizmet sunmaktadır. Şehirde üniversite hastaneleri, eğitim araştırma hastaneleri ve özel sağlık kuruluşlarında deneyimli nöroşirürji ekipleri görev yapmaktadır.
Prof. Dr. Gülşah Bademci, nöroşirürji alanında uzmanlaşmış deneyimli bir beyin cerrahıdır. Mikrocerrahi beyin tümörü ameliyatlarında ileri teknoloji destekli cerrahi yaklaşımlar uygulayan Prof. Dr. Bademci, özellikle aşağıdaki alanlarda uzmanlık sunmaktadır:
- Mikrocerrahi teknikle beyin tümörü rezeksiyonu
- Nöronavigasyon destekli cerrahi planlama
- Awake kraniotomi uygulamaları
- Kafa tabanı tümörü cerrahisi
- Nöromonitörizasyon eşliğinde güvenli cerrahi
- Multidisipliner tümör konseyi ile tedavi planlaması
Ankara'da beyin tümörü ameliyatı yaptırmak isteyen hastalar, detaylı değerlendirme ve tedavi planı için randevu alabilirler. Erken tanı ve uygun cerrahi zamanlama, tedavi başarısını doğrudan etkileyen en önemli faktörlerdir.
Sıkça Sorulan Sorular
Beyin tümörü ameliyatı ne kadar sürer? Mikrocerrahi beyin tümörü ameliyatının süresi, tümörün boyutuna, yerleşim yerine, tipine ve kullanılan cerrahi tekniklere bağlı olarak değişir. Ortalama ameliyat süresi 3-6 saat arasındadır. Küçük ve yüzeyel tümörlerde süre 2-3 saat olabilirken, büyük, derin yerleşimli veya damarsal yapılarla ilişkili tümörlerde 8-10 saate kadar uzayabilir. Awake kraniotomi uygulamalarında ek fonksiyonel testler nedeniyle süre 1-2 saat daha artabilir.
Beyin tümörü ameliyatı tehlikeli midir? Her cerrahi müdahalenin belirli riskleri bulunmakla birlikte, günümüzde kullanılan ileri teknolojiler (nöronavigasyon, nöromonitörizasyon, intraoperatif MR) sayesinde beyin tümörü cerrahisi çok daha güvenli hale gelmiştir. Genel komplikasyon oranı deneyimli merkezlerde %5-10 aralığındadır. Ameliyata bağlı mortalite (ölüm) oranı %1-2'nin altındadır. Risk düzeyi, tümörün lokalizasyonuna ve hastanın genel durumuna göre değişir; bu nedenle ameliyat öncesi kapsamlı değerlendirme büyük önem taşır.
Ameliyat sonrası normal hayata ne zaman dönülebilir? Normal hayata dönüş süreci, ameliyatın kapsamına, tümör tipine ve hastanın genel durumuna bağlıdır. İyi huylu tümörlerde (meningiom, schwannom) sorunsuz geçen ameliyat sonrası 4-6 hafta içinde günlük aktivitelere dönülebilir. Masa başı işlere 3-4 haftada, fiziksel aktivite gerektiren işlere 6-8 haftada dönüş mümkündür. Adjuvan tedavi (radyoterapi, kemoterapi) gereken hastalarda bu süre uzayabilir. Araç kullanma, nöbet geçirmeme koşuluna bağlı olarak doktor onayı ile 3-6 ay sonra başlatılabilir.
Uyanık (awake) kraniotomi nasıl uygulanır, acı hissedilir mi? Awake kraniotomi sırasında hasta acı hissetmez. Beyin dokusunun kendisinde ağrı reseptörü bulunmaz. Ameliyatın başlangıcında (cilt ve kemik açılması) ve sonunda (kapanış) hasta genel anestezi altındadır. Kritik aşamada hasta uyandırılır ve konuşma, isimlendirme, sayma gibi testler yapılır. Hasta bu süreçte bilinçlidir ancak rahattır. Ameliyat öncesi psikolojik hazırlık ve ekibin deneyimi, hastanın konforunu belirleyen en önemli faktörlerdir. Bu yöntem, konuşma ve hareket merkezlerine yakın tümörlerde fonksiyonların korunmasını sağlayan altın standart tekniktir.
Beyin tümörü ameliyatı SGK tarafından karşılanır mı? Evet, beyin tümörü ameliyatı Türkiye'de SGK kapsamında karşılanmaktadır. Ameliyat öncesi tetkikler, cerrahi müdahale, yoğun bakım ve hastane yatışı, ameliyat sonrası kontroller, gerekli radyoterapi ve kemoterapi süreçlerinin tamamı SGK güvencesindedir. SGK anlaşmalı devlet ve üniversite hastanelerinde ek ücret alınmazken, özel hastanelerde SGK anlaşması dahilinde fark ücreti uygulanabilir. Hastalar, sağlık kuruluşunun hasta hakları biriminden detaylı bilgi alabilir.
Beyin tümörü ameliyatından sonra tümör tekrar eder mi? Nüks (tekrarlama) riski tümörün tipine ve cerrahi rezeksiyonun derecesine bağlıdır. İyi huylu tümörlerde (Grade 1 meningiom) total rezeksiyon sonrası nüks oranı %5-10 ile oldukça düşüktür. Düşük gradeli gliomlarda nüks oranı daha yüksektir ve uzun süreli takip gerektirir. Glioblastom gibi agresif tümörlerde nüks sık görülür ve adjuvan tedavilere rağmen hastalık ilerleme eğilimindedir. Bu nedenle ameliyat sonrası düzenli MR takibi ve multidisipliner yaklaşım son derece önemlidir.
İntraoperatif MR nedir ve hangi durumlarda kullanılır? İntraoperatif MR, ameliyat sırasında gerçek zamanlı manyetik rezonans görüntüleme yapılmasını sağlayan ileri bir teknolojidir. Ameliyat sırasında beyin dokusunda meydana gelen kayma (brain shift) nedeniyle ameliyat öncesi çekilen MR görüntüleri güncelliğini kaybedebilir. İntraoperatif MR ile cerrah, rezeksiyon sırasında ve sonrasında kalan tümör dokusunu anlık olarak değerlendirebilir. Özellikle gliom cerrahisinde, maksimal güvenli rezeksiyon hedeflendiğinde büyük avantaj sağlar. Rezidü tümör tespit edilirse ek rezeksiyon yapılarak tam çıkarım oranı artırılır.
Beyin tümörü ameliyatı sonrası fizik tedavi gerekir mi? Fizik tedavi ve rehabilitasyon ihtiyacı, ameliyat sonrası hastanın nörolojik durumuna bağlıdır. Motor fonksiyon kaybı, denge bozukluğu veya koordinasyon güçlüğü olan hastalarda erken dönemde başlatılan nörorehabilitasyon programı iyileşmeyi hızlandırır. Konuşma bozukluğu gelişen hastalarda konuşma terapisi, bilişsel etkilenme olan hastalarda nöropsikolog desteği planlanır. Rehabilitasyona erken başlamak, beynin nöroplastisite kapasitesinden en iyi şekilde yararlanmayı sağlar. Birçok hasta, uygun rehabilitasyon programıyla ameliyat öncesi fonksiyon düzeyine yakın veya aynı düzeye ulaşabilir.