Normal Basınçlı Hidrosefali (NPH) ve Demans
Hidrosefalik demans shunt tedavisi, beyin cerrahisinde tedavi edilebilir demans türlerinin başında gelen normal basınçlı hidrosefali (NPH) için uygulanan en etkili cerrahi yöntemdir. Tüm demans vakalarının yaklaşık %5-6'sından sorumlu olan NPH, erken tanı konulduğunda shunt cerrahisi ile büyük ölçüde geri döndürülebilir bir hastalıktır. Bu durum, NPH'yi Alzheimer ve diğer nörodejeneratif hastalıklardan ayıran en kritik özelliktir.
Beyin omurilik sıvısı (BOS), normalde beyin ventriküllerinde üretilir, beyin ve omurilik etrafında dolaşır ve kan dolaşımına emilir. NPH'de bu emilim mekanizması bozulur; BOS birikmesine rağmen ventrikül içi basınç klasik ölçümlerde normal sınırlarda kalır. Ancak bu "normal" basınç, genişleyen ventriküllerin çevresindeki beyin dokusuna sürekli baskı uygulamasına neden olarak yürüme bozukluğu, bilişsel gerileme ve idrar kaçırma gibi belirtilere yol açar.
Türkiye'de hızla yaşlanan nüfus yapısı göz önüne alındığında, 65 yaş üstü bireylerde NPH prevalansının artması beklenmektedir. TÜİK verilerine göre 2025 itibarıyla ülkemizde 65 yaş üstü nüfus 8 milyonu aşmış durumdadır. Bu demografik değişim, NPH'nin doğru tanı ve tedavisini halk sağlığı açısından daha da önemli kılmaktadır. Bunama belirtileri gösteren yaşlı hastaların mutlaka bir nöroşirürji uzmanı tarafından NPH açısından değerlendirilmesi, tedavi edilebilir demansın gözden kaçırılmaması için hayati önem taşır.
Hakim Triadı: Belirtiler ve Tanı
NPH'nin klinik tablosu, 1965 yılında Hakim ve Adams tarafından tanımlanan ve Hakim triadı olarak bilinen üç temel belirtiyle karakterize edilir. Bu triad, hidrosefalik demans shunt endikasyonunun belirlenmesinde en önemli klinik rehberdir.
1. Yürüme Bozukluğu (Gait Apraksisi)
Hakim triadının en erken ve en belirgin bileşenidir. Hastaların %80-95'inde ilk semptom olarak ortaya çıkar. Karakteristik özellikler şunlardır:
- Manyetik yürüyüş: Ayaklar yerden kaldırılamıyormuş gibi sürüklenerek yürüme
- Geniş tabanlı yürüyüş: Denge sağlamak için ayaklar arasındaki mesafenin artması
- Kısa adımlar: Adım uzunluğunun belirgin şekilde kısalması
- Dönüşlerde güçlük: Yön değiştirirken birden fazla adım atma gerekliliği
- Postüral instabilite: Dengesizlik ve sık düşme
2. Bilişsel Bozukluk (Demans)
NPH'deki bilişsel bozukluk, frontal-subkortikal tipte bir demans tablosu sergiler. Hastaların %60-70'inde görülür ve şu özellikler dikkat çeker:
- Dikkat ve konsantrasyon güçlüğü
- Psikomotor yavaşlama
- Kısa süreli bellek sorunları
- Planlama ve organizasyon yeteneğinde azalma
- İleri evrelerde apati ve motivasyon kaybı
3. Üriner İnkontinans (İdrar Kaçırma)
Triadın genellikle en geç ortaya çıkan bileşenidir. Hastaların %50-60'ında görülür. Başlangıçta sık idrara çıkma ve urgency (sıkışma hissi) şeklinde kendini gösterir, ilerleyen evrelerde tam inkontinansa dönüşür.
Klinik ipucu: Üç belirtinin hepsinin bir arada bulunması gerekmez. Yürüme bozukluğu tek başına veya bilişsel bozuklukla birlikte bulunması durumunda bile NPH akla gelmelidir. Triadın tamamı hastaların yalnızca %30-50'sinde birlikte görülür.
NPH ile Alzheimer Hastalığı Ayrımı
Normal basınçlı hidrosefali sıklıkla Alzheimer hastalığı ile karıştırılmaktadır. Oysa bu iki durumun ayırt edilmesi, tedavi yaklaşımını temelden değiştirir. NPH cerrahi olarak tedavi edilebilirken, Alzheimer için henüz kesin bir tedavi bulunmamaktadır. Aşağıdaki tablo, iki hastalık arasındaki temel farkları özetlemektedir:
Bu ayrımın doğru yapılabilmesi için deneyimli bir nöroşirürji uzmanının kapsamlı değerlendirmesi şarttır. NPH tanısı gözden kaçırıldığında, hasta yıllarca yanlış tedavi alabilir ve geri dönüşümlü olan demans kalıcı hale gelebilir. Bunama cerrahisi hakkında detaylı bilgi için ilgili sayfamızı inceleyebilirsiniz.
Tanı Yöntemleri ve Testler
Hidrosefalik demans shunt ameliyatı öncesinde doğru hasta seçimi, cerrahi başarının en önemli belirleyicisidir. Tanı süreci, klinik değerlendirme ve ileri tetkiklerin bir arada kullanılmasını gerektirir.
Nörolojik Muayene ve Klinik Değerlendirme
Hakim triadı bileşenlerinin varlığı ve şiddeti değerlendirilir. Yürüme testi (10 metre yürüme süresi, adım sayısı), Mini Mental Durum Testi (MMSE) ve nöropsikiyatrik testler uygulanır.
Beyin MR (Manyetik Rezonans Görüntüleme)
NPH tanısında en önemli görüntüleme yöntemidir. Değerlendirilen parametreler:
- Evans indeksi: Frontal boynuzların maksimum genişliğinin, aynı seviyedeki iç kranyal çapın en geniş yerine oranıdır. 0.3'ün üzerinde olması ventriküler genişlemeyi gösterir.
- DESH (Disproportionately Enlarged Subarachnoid-space Hydrocephalus): Sylvian yarıkta genişleme ile yüksek konveksitede sulkal daralma birlikteliği NPH için oldukça spesifiktir.
- Periventriküler ödem: Ventriküller çevresinde transependimal BOS sızıntısı bulgusu.
- BOS akım çalışması (Cine-MR): Akuadukt seviyesinde BOS akım hızının ölçülmesi.
Lumbar Drenaj Testi (Tap Test)
NPH tanısını destekleyen ve shunt cerrahisine yanıtı öngören en değerli fonksiyonel testtir. Protokol şu şekilde uygulanır:
- Uygulama: Lomber ponksiyon ile 30-50 ml BOS boşaltılır
- Değerlendirme zamanı: BOS boşaltılmadan önce ve sonra (1, 4, 24 ve 72. saatlerde) yürüme ve bilişsel testler tekrarlanır
- Pozitif yanıt kriterleri: Yürüme hızında %20 ve üzeri artış, adım sayısında azalma veya bilişsel test skorlarında belirgin düzelme
- Klinik anlam: Tap testine pozitif yanıt veren hastaların %73-100'ünde shunt cerrahisi başarılı olmaktadır
Uzun Süreli Lumbar Drenaj
Tap testi belirsiz veya sınırda sonuç verdiğinde, 3-5 gün boyunca saatte 5-10 ml BOS drenajı yapılarak daha güvenilir bir değerlendirme elde edilir. Bu testin duyarlılığı %50-100, özgüllüğü %60-100 arasında bildirilmektedir.
İntrakranyal Basınç Monitörizasyonu
Bazı merkezlerde 24-72 saat süreyle intrakranyal basınç kaydı yapılarak B dalgalarının (yüksek amplitüdlü, yavaş basınç dalgalanmaları) varlığı araştırılır. B dalgalarının toplam kayıt süresinin %50'sinden fazlasını oluşturması, shunt cerrahisine iyi yanıt ile ilişkilidir.
Shunt Ameliyatı Nasıl Yapılır?
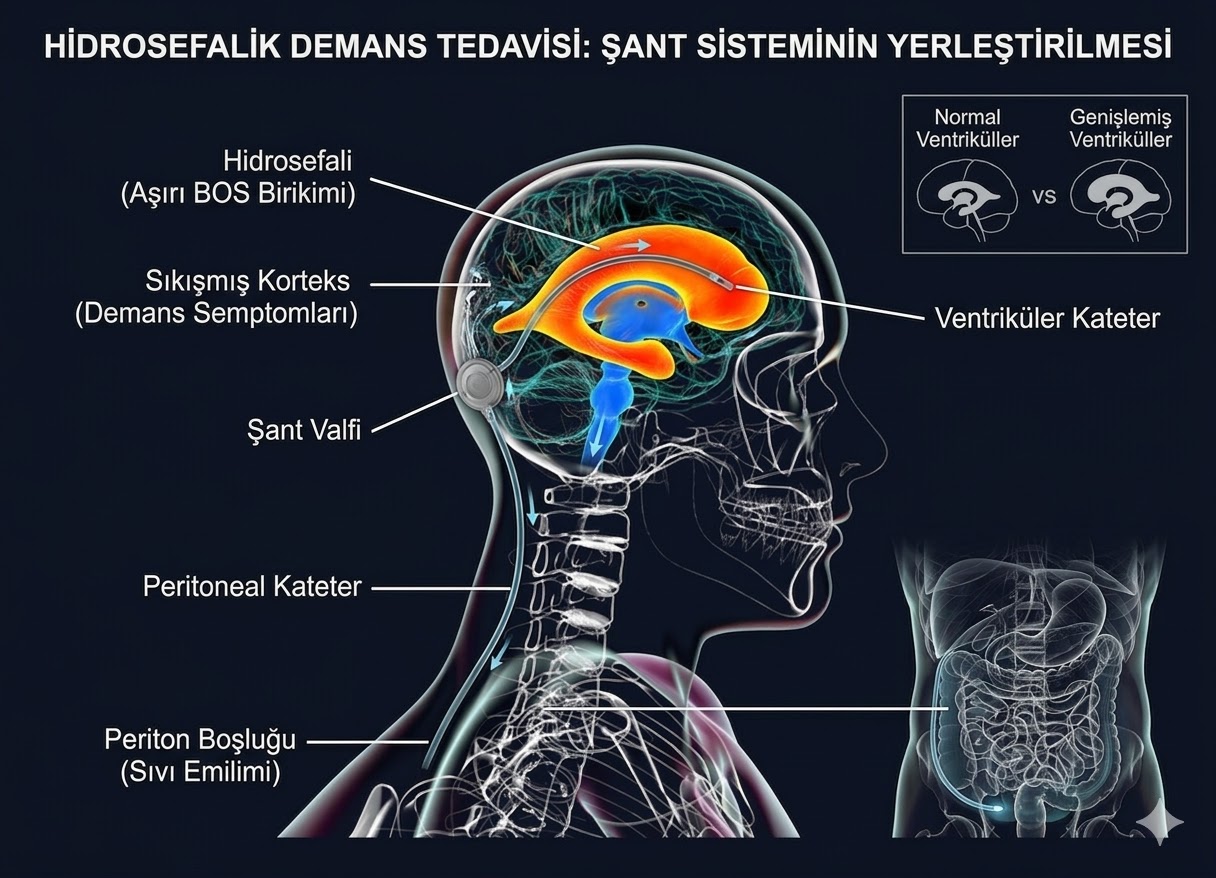
Hidrosefalik demans shunt ameliyatı, fazla biriken BOS'un beyin ventriküllerinden vücudun başka bir boşluğuna yönlendirilmesi prensibine dayanır. En sık uygulanan yöntem olan ventriküloperitoneal (VP) shunt ameliyatının aşamaları şöyledir:
Ameliyat Öncesi Hazırlık
- Genel anestezi altında yapılır
- Profilaktik antibiyotik uygulanır
- Hastanın başı, kısa saç tıraşı ile hazırlanır
- Nöronavigasyon sistemi ile ventrikül hedefi planlanır
Cerrahi Aşamalar
- Kranyal insizyon: Genellikle sağ frontal veya oksipital bölgede 3-4 cm'lik bir kesi yapılır
- Burr hole (kemik deliği): Kafatasında yaklaşık 1 cm çapında bir delik açılır
- Ventriküler kateter yerleştirme: İnce bir silikon kateter, lateral ventrikülün frontal boynuzuna yönlendirilir
- Valf bağlantısı: Kateterin dış ucu, BOS akışını düzenleyen bir valfe bağlanır
- Tünel açma: Valf çıkışından boyun, göğüs ve karın bölgesine kadar cilt altında bir tünel oluşturulur
- Peritoneal kateter: Karın bölgesinde küçük bir kesiyle distal kateter ucu periton boşluğuna yerleştirilir
- Kapatma: Tüm kesiler kapatılır; ameliyat ortalama 45-90 dakika sürer
Alternatif Shunt Yöntemleri
VP shunt dışında, özel durumlarda kullanılan diğer yöntemler:
- Ventriküloatriyal (VA) shunt: BOS, juguler ven aracılığıyla sağ atriyuma yönlendirilir. Karın içi yapışıklıkları olan hastalarda tercih edilir.
- Lumboperitoneal (LP) shunt: BOS, lomber bölgeden periton boşluğuna yönlendirilir. Ventrikül kateterizasyonu yapılamayan bazı durumlarda uygulanır.
- Endoskopik Üçüncü Ventrikülostomi (ETV): Obstrüktif bileşeni olan seçilmiş NPH vakalarında, üçüncü ventrikül tabanında bir açıklık oluşturularak BOS'un doğal yollarla emilmesi sağlanır.
Shunt Türleri ve Özellikleri
Shunt cerrahisinde kullanılan valf sistemleri, hidrosefalik demans shunt tedavisinin başarısını doğrudan etkiler. Doğru valf seçimi, aşırı veya yetersiz drenaj komplikasyonlarını önlemede kritik rol oynar.
Günümüzde NPH tedavisinde programlanabilir valfler altın standart olarak kabul edilmektedir. Bu valfler, ameliyat sonrası dönemde hastanın klinik yanıtına göre basınç ayarının ameliyatsız değiştirilmesine olanak tanır. Bazı merkezlerde programlanabilir valf ile gravitasyonel valf kombinasyonu kullanılarak hem basınç kontrolü hem de pozisyonel koruma sağlanır.
Ameliyat Sonrası Süreç ve Takip
Shunt cerrahisi sonrası düzenli takip, tedavinin başarısı ve olası komplikasyonların erken tespiti açısından büyük önem taşır.
Hastane Süreci
- Ameliyat sonrası 24-48 saat hastanede gözlem
- Kontrol beyin BT ile ventrikül boyutları ve kateter pozisyonu değerlendirilir
- Erken mobilizasyon teşvik edilir
- Antibiyotik tedavisi tamamlanır
İlk 3 Ay
- Yürüme: En erken ve en belirgin düzelen belirtidir. Hastaların çoğunda ameliyattan sonraki ilk haftalarda yürüme mesafesi ve hızı artar.
- İdrar kontrolü: Genellikle 2-4 hafta içinde düzelme başlar.
- Bilişsel fonksiyonlar: En yavaş düzelen bileşendir; 3-6 ay içinde kademeli iyileşme beklenir.
- Valf ayarı: Programlanabilir valflerde, klinik yanıta göre poliklinikte basınç ayarlaması yapılır.
Uzun Vadeli Takip
- İlk yıl 3 ayda bir, sonrasında 6 ayda bir kontrol muayeneleri
- Yıllık beyin MR veya BT kontrolü
- Yürüme testi ve bilişsel testlerin periyodik tekrarı
- Valf ayarının düzenli kontrolü
Olası Komplikasyonlar ve Revizyon
Shunt cerrahisi genel olarak güvenli bir ameliyat olmakla birlikte, bazı komplikasyonlar görülebilir:
- Enfeksiyon (%3-8): Genellikle ilk 1-2 ay içinde ortaya çıkar. Antibiyotik tedavisi veya shunt değişimi gerektirebilir.
- Aşırı drenaj (%5-15): Subdural hematom veya higroma gelişebilir. Programlanabilir valflerde basınç artırılarak yönetilebilir.
- Yetersiz drenaj: Kateter tıkanıklığı veya valf arızasına bağlı olabilir. Shunt revizyonu gerektirir.
- Mekanik arıza: Kateter kopması, yer değiştirmesi veya peritoneal uçta yapışıklık gelişmesi.
- Revizyon oranı: Literatürde 5 yıllık revizyon oranı %20-30 arasında bildirilmektedir.
Başarı Oranları
Hidrosefalik demans shunt ameliyatının başarısı, doğru hasta seçimi ve semptomların süresine doğrudan bağlıdır. Güncel literatür verileri şu sonuçları ortaya koymaktadır:
- Yürüme bozukluğunda düzelme: %60-90 (en yüksek başarı oranı)
- Bilişsel fonksiyonlarda düzelme: %40-70
- İdrar inkontinansında düzelme: %50-80
- Genel klinik iyileşme: Doğru seçilmiş hastalarda %70-85
Başarıyı etkileyen faktörler:
- Semptom süresi: Belirtiler 2 yıldan kısa süredir mevcutsa başarı oranı belirgin şekilde artar. Uzun süreli vakalarda beyin dokusundaki kalıcı hasar nedeniyle yanıt azalır.
- Tap testi yanıtı: Ameliyat öncesi lumbar drenaj testine pozitif yanıt veren hastalarda shunt başarısı %80-100 arasındadır.
- Bilinen neden: Subaraknoid kanama, menenjit veya travma sonrası gelişen sekonder NPH'de başarı oranları idiyopatik NPH'ye göre daha yüksektir.
- Yürüme bozukluğunun baskınlığı: Yürüme bozukluğu ön planda olan hastalarda cerrahi yanıt oranı en yüksektir.
- Eşlik eden hastalıklar: Alzheimer patolojisinin birlikte bulunması, shunt yanıtını olumsuz etkiler.
Uzun vadeli sonuçlar değerlendirildiğinde, shunt takılan NPH hastalarının %60-70'inde ameliyattan 3-5 yıl sonra hala klinik düzelmenin devam ettiği bildirilmektedir. Düzenli takip ve gerektiğinde valf ayarı optimizasyonu, uzun vadeli başarının sürdürülmesinde belirleyici rol oynar.
Sıkça Sorulan Sorular
Hidrosefalik demans shunt ameliyatı ne kadar sürer?
VP shunt ameliyatı genel anestezi altında ortalama 45-90 dakika sürer. Ameliyat süresi, hastanın anatomik yapısına ve kullanılan shunt sistemine göre değişebilir. Hastanın ameliyathaneye giriş ve çıkışı dahil toplam süre yaklaşık 2-3 saat olarak planlanır. Ameliyat sonrası genellikle 1-3 gün hastanede kalış yeterlidir.
Shunt takıldıktan sonra demans belirtileri ne zaman düzelir?
Yürüme bozukluğu genellikle en erken düzelen belirtidir ve ameliyattan sonraki ilk birkaç hafta içinde iyileşme başlayabilir. İdrar kontrolünde düzelme 2-4 hafta, bilişsel fonksiyonlarda belirgin düzelme ise 3-6 ay içinde gözlenir. Tam klinik yanıt 6-12 ay sürebilir. Semptomların ne kadar süredir mevcut olduğu, düzelme hızını doğrudan etkiler.
Normal basınçlı hidrosefali (NPH) teşhisi nasıl konulur?
NPH tanısı, klinik bulgular (Hakim triadı), görüntüleme (beyin MR'da ventriküler genişleme, Evans indeksi >0.3, DESH paterni) ve fonksiyonel testlerin (lumbar drenaj / tap testi) birlikte değerlendirilmesiyle konulur. Tap testinde 30-50 ml BOS boşaltılması sonrası yürüme ve bilişsel testlerde düzelme görülmesi, hem tanıyı destekler hem de shunt cerrahisinin başarılı olacağını öngörür.
Shunt ameliyatının riskleri nelerdir?
Shunt cerrahisi genel olarak güvenli bir ameliyat olup ciddi komplikasyon oranı düşüktür. Başlıca riskler arasında enfeksiyon (%3-8), aşırı drenaj (%5-15) ve mekanik arıza sayılabilir. Aşırı drenaj durumunda subdural hematom gelişebilir; bu durum programlanabilir valflerde basınç ayarıyla yönetilebilir. Beş yıllık revizyon oranı %20-30 arasındadır. Deneyimli bir nöroşirürji merkezinde bu riskler en aza indirilir.
Programlanabilir valf nedir ve neden tercih edilir?
Programlanabilir valf, ameliyat sonrası dönemde BOS drenaj basıncının ameliyatsız olarak dışarıdan manyetik bir cihazla ayarlanabilmesini sağlayan ileri teknoloji bir shunt bileşenidir. NPH'de altın standart olarak kabul edilir, çünkü her hastanın optimal drenaj basıncı farklıdır ve bu basınç zaman içinde değişebilir. Programlanabilir valfler sayesinde, aşırı veya yetersiz drenaj durumunda ek ameliyat yapılmadan poliklinikte basınç ayarı yapılabilir.
Shunt takılı hastayla MR çekilebilir mi?
Günümüzde kullanılan shunt sistemlerinin büyük çoğunluğu MR uyumludur ve güvenle MR çekilebilir. Ancak programlanabilir valflerin bazı modelleri, özellikle 3 Tesla MR cihazlarında, manyetik alan etkisiyle ayarını kaybedebilir. Bu nedenle programlanabilir valfi olan hastaların her MR çekiminden sonra valf ayarının kontrol edilmesi ve gerekirse yeniden ayarlanması gerekir. Son nesil programlanabilir valflerin çoğu "MR sonrası kilitli" (anti-siphon lock) özelliğine sahiptir.
Shunt ömür boyu kalıcı mıdır?
Evet, shunt sistemi genellikle ömür boyu kalıcıdır ve vücuttan çıkarılması gerekmez. Ancak kateter tıkanıklığı, enfeksiyon veya mekanik arıza gibi durumlarda shunt revizyonu (yenilenmesi) gerekebilir. Düzenli takip muayeneleri ile olası sorunlar erken tespit edilerek zamanında müdahale edilir. İyi bakım ve düzenli kontrol ile shunt sistemleri uzun yıllar sorunsuz çalışabilir.
NPH için ameliyat olmazsa ne olur?
Tedavi edilmeyen NPH ilerleyici bir hastalıktır. Yürüme bozukluğu giderek kötüleşerek hastayı yatağa veya tekerlekli sandalyeye bağımlı hale getirebilir. Bilişsel gerileme kalıcı demansa dönüşebilir ve idrar inkontinansı tam kontrol kaybına ilerleyebilir. Erken dönemde shunt cerrahisiyle geri dönüşümlü olan bu belirtiler, tedavi geciktikçe kalıcı beyin hasarı nedeniyle geri dönüşümü güçleşen bir hal alır. Bu nedenle NPH şüphesinde vakit kaybetmeden bir nöroşirürji uzmanına başvurulması hayati önem taşır.