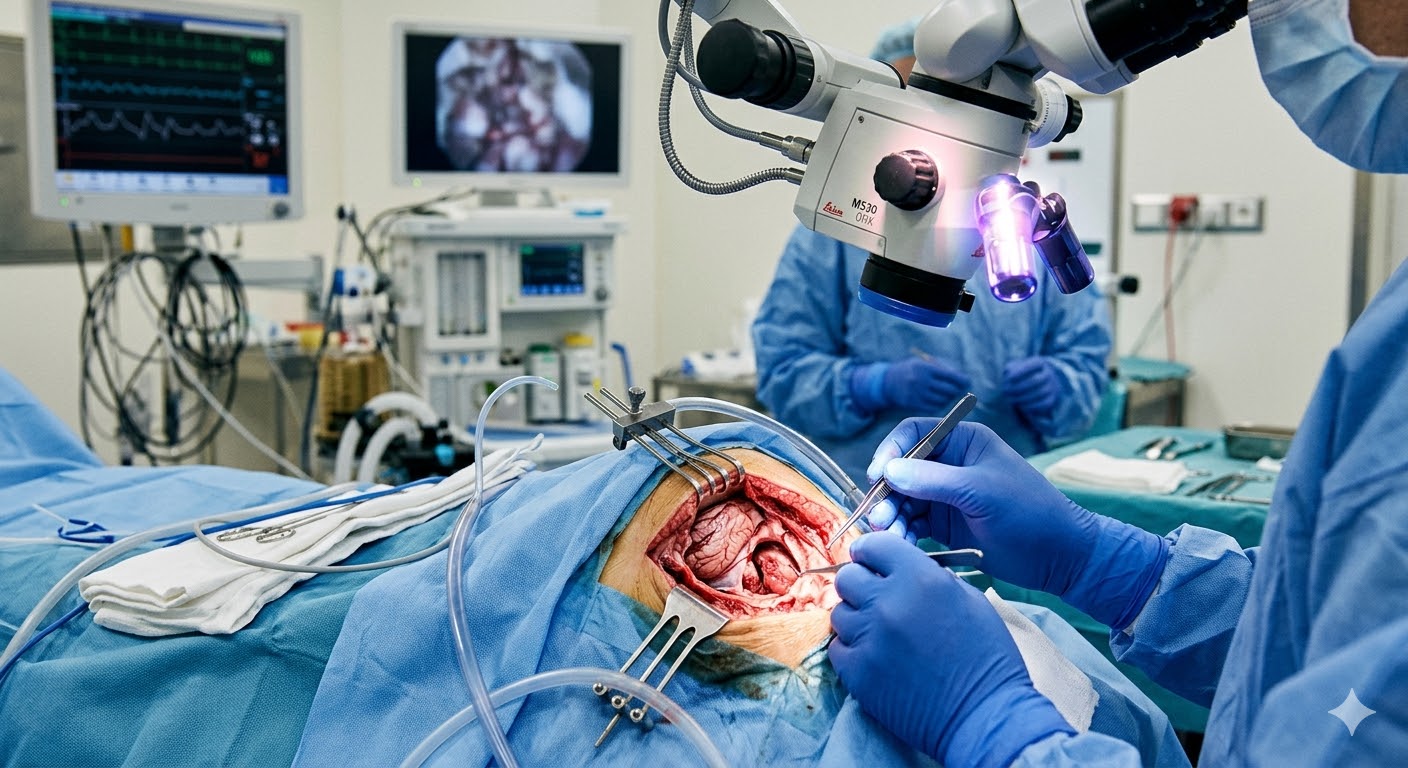
Mikrocerrahi Beyincik Sarkması (Chiari) Ameliyatı
Beyincik sarkması, tıbbi adıyla Chiari malformasyonu, beyinciğin alt kısmındaki tonsillerin foramen magnumdan (kafatası tabanındaki büyük delik) aşağıya doğru sarkarak omuriliğe ve beyin omurilik sıvısı (BOS) akışına baskı yapması durumudur. Bu yapısal anomali, kronik baş ağrısından yutma güçlüğüne, denge bozukluğundan el ve kollardaki uyuşmaya kadar geniş bir semptom yelpazesine yol açabilir. Ankara'da Prof. Dr. Gülşah Bademci tarafından uygulanan mikrocerrahi posterior fossa dekompresyon ameliyatı, beyincik sarkması tedavisinde altın standart olarak kabul edilmektedir. Mikrocerrahi teknikler sayesinde çevre dokulara zarar vermeden, hassas ve güvenli bir cerrahi müdahale gerçekleştirilmekte; hastaların %80-90'ında belirtilerde belirgin iyileşme sağlanmaktadır.
Chiari malformasyonu uzun yıllar fark edilmeden kalabilen, ancak doğru tanı konduğunda etkili biçimde tedavi edilebilen bir durumdur. Özellikle kranioservikal bileşke MR görüntüleme ve BOS akım çalışması (cine MR) gibi ileri tanı yöntemleri ile erken teşhis mümkündür. Tedavi edilmediğinde ilerleyici nörolojik hasara neden olabilen bu tabloda, zamanında cerrahi müdahale hayat kalitesini önemli ölçüde artırır.
Chiari Malformasyonu Tipleri
Chiari malformasyonu, beyincik tonsillerinin sarkma derecesine ve eşlik eden yapısal anomalilere göre dört ana tipe ayrılır. Her tipin klinik seyri, tedavi yaklaşımı ve prognozu birbirinden farklıdır.
Tip 1 Chiari malformasyonu, erişkinlerde en sık karşılaşılan form olup cerrahi tedaviye en iyi yanıt veren tiptir. Hastaların önemli bir kısmı 20-40 yaş arasında semptom geliştirmeye başlar. Ankara'da Prof. Dr. Gülşah Bademci'nin deneyimli ekibi, özellikle Tip 1 Chiari hastalarında mikrocerrahi dekompresyon ameliyatı ile başarılı sonuçlar elde etmektedir.
Beyincik Sarkmasının Belirtileri ve Bulguları
Chiari malformasyonunun belirtileri, beyincik tonsillerinin baskı derecesine, BOS akışının ne kadar engellendiğine ve syringomyeli gibi ek patolojilerin varlığına göre değişkenlik gösterir. Belirtiler yavaş ilerleyici olabileceği gibi, öksürme, ıkınma veya ani baş hareketleriyle tetiklenebilir.
Başlıca Belirtiler
- Ense ağrısı (oksipital baş ağrısı): En sık görülen semptomdur; öksürme, hapşırma veya ıkınma ile şiddetlenir. Hastaların yaklaşık %70-80'inde mevcuttur.
- Baş dönmesi ve denge bozukluğu: Beyinciğin baskı altında kalması sonucu koordinasyon güçlüğü ve vertigo gelişir.
- Yutma güçlüğü (disfaji): Alt kraniyal sinirlerin baskılanmasıyla ortaya çıkar; katı ve sıvı gıdaların yutulmasında zorluk yaşanır.
- El ve kollarda uyuşma, karıncalanma: Omurilik basısı ve syringomyeli nedeniyle üst ekstremitelerde duyu kaybı gelişir.
- Ses kısıklığı ve horlama: Beyin sapı basısına bağlı olarak ses tellerinde zayıflık ve uyku apnesi görülebilir.
- Görme bozuklukları: Çift görme (diplopi), bulanık görme ve nistagmus (göz titremesi) ortaya çıkabilir.
- İnce motor beceri kaybı: Düğme ilikleme, yazı yazma gibi ince el hareketlerinde güçlük yaşanır.
- Kulak çınlaması (tinnitus): Hastaların yaklaşık %30'unda iç kulak fonksiyonlarının etkilenmesine bağlı çınlama bildirilmiştir.
Çocuklarda Dikkat Edilmesi Gereken Bulgular
- Açıklanamayan skolyoz gelişimi
- Beslenme güçlüğü ve sık kusma
- Gelişme geriliği ve motor becerilerde gecikme
- Nefes tutma atakları ve uyku bozuklukları
- Aşırı salya akması
Benzersiz bilgi: Araştırmalar, Chiari Tip 1 hastalarının %25-30'unun yıllarca yanlış tanı aldığını ortaya koymaktadır. Migren, fibromiyalji, multipl skleroz veya psikojenik bozukluk gibi yanlış teşhisler nedeniyle hastaların uygun tedaviye erişimi gecikebilmektedir. Bu nedenle kronik ense ağrısı ve nörolojik bulgular bir arada görüldüğünde, mutlaka kranioservikal bileşke MR ile değerlendirilmesi önerilmektedir.
Tanı Yöntemleri
Beyincik sarkmasının doğru tanısı, klinik muayene ile ileri görüntüleme yöntemlerinin birlikte değerlendirilmesiyle konur. Tanı sürecinde kullanılan başlıca yöntemler şunlardır:
- Kranioservikal bileşke MR görüntüleme: Tanıda altın standart yöntemdir. Beyincik tonsillerinin foramen magnumdan ne kadar sarkdığını milimetrik hassasiyetle ölçer. 5 mm ve üzeri sarkma Chiari Tip 1 tanısı koydurur.
- BOS akım çalışması (Cine MR / Faz kontrast MR): Serebrospinal sıvının kafatası tabanı çevresindeki akışını dinamik olarak değerlendirir. BOS akımının ne derece engellendiğini gösterir ve cerrahi karar vermede kritik rol oynar.
- Beyin ve tüm omurilik MR: Eşlik eden syringomyeli, hidrosefali veya omurilik patolojilerini saptamak için tüm nöraksın görüntülenmesi gerekir.
- Nörolojik muayene: Kraniyal sinir fonksiyonları, derin tendon refleksleri, denge testleri, duyu muayenesi ve motor güç değerlendirmesi yapılır.
- Bilgisayarlı tomografi (BT): Kemik yapıyı değerlendirmek, özellikle posterior fossanın boyutunu ölçmek ve kranioservikal bileşkedeki kemik anomalilerini saptamak için kullanılır.
- Uyku çalışması (polisomnografi): Uyku apnesi şüphesi olan hastalarda beyin sapı basısının uyku sırasındaki etkilerini değerlendirmek amacıyla istenir.
Benzersiz bilgi: Türkiye'de son yıllarda yaygınlaşan 3 Tesla yüksek çözünürlüklü MR cihazları, Chiari tanısında devrim niteliğinde bir gelişme sağlamıştır. Ankara'daki referans merkezlerde bulunan bu cihazlar, submilimetrik yapısal detayları görüntüleyebilmekte ve BOS akım dinamiklerini standart MR'lara kıyasla çok daha net ortaya koyabilmektedir.
Chiari Malformasyonu ve Syringomyeli İlişkisi
Syringomyeli, omurilik içinde BOS ile dolu anormal bir boşluğun (sirinks) oluşmasıdır. Chiari malformasyonu ile syringomyeli arasında güçlü bir ilişki bulunmaktadır: Chiari Tip 1 hastalarının %65-80'inde syringomyeli eşlik eder. Bu iki durum birlikte görüldüğünde tedavi yaklaşımı ve prognoz önemli ölçüde etkilenir.
Syringomyelinin Oluşum Mekanizması
Beyincik tonsillerinin sarkması, foramen magnum düzeyinde BOS akışını engeller. Bu engelleme sonucunda omurilik çevresindeki basınç dağılımı bozulur ve BOS, omurilik merkez kanalına doğru yönlenerek sirinks oluşturur. Sirinks zamanla genişleyerek omurilik dokusuna baskı yapar ve ilerleyici nörolojik hasara yol açar.
Syringomyeli Belirtileri
- Ellerde ve kollarda ağrı ile ısı duyusu kaybı (disosiye duyu kaybı)
- Kas güçsüzlüğü ve atrofi (özellikle el kaslarında)
- Boyun ve sırt ağrısı
- Spastisite ve yürüme güçlüğü
- Mesane ve bağırsak fonksiyon bozuklukları
Chiari'ye bağlı syringomyelide temel tedavi, altta yatan nedenin yani beyincik sarkmasının giderilmesidir. Başarılı bir posterior fossa dekompresyon ameliyatı sonrasında BOS akışı normale döner ve sirinksin kendiliğinden küçülmesi beklenir. Prof. Dr. Gülşah Bademci, Chiari'ye eşlik eden syringomyeli vakalarında aşamalı tedavi protokolü uygulayarak önce dekompresyon, ardından gerekirse omurilik patolojilerine yönelik ek müdahale planlamaktadır.
Chiari Malformasyonu ve Skolyoz İlişkisi
Chiari malformasyonu ile skolyoz arasındaki ilişki, nöroşirürji ve ortopedi alanında giderek daha fazla önem kazanan bir konudur. Chiari hastalarının %15-35'inde skolyoz geliştiği bildirilmektedir. Özellikle çocukluk çağında ortaya çıkan atipik skolyoz vakalarında Chiari malformasyonu mutlaka araştırılmalıdır.
Atipik Skolyozda Chiari Şüphesi Gerektiren Durumlar
- Sol torakal eğrilik (tipik idiopatik skolyozda sağ torakal beklenir)
- 10 yaş altında başlayan skolyoz
- Hızlı ilerleyen omurga eğriliği
- Nörolojik semptomların eşlik ettiği skolyoz
- Baş ağrısı ve denge bozukluğu ile birlikte görülen skolyoz
Benzersiz bilgi: Güncel araştırmalar, Chiari'ye bağlı skolyozda önce beyincik sarkması ameliyatı yapılması gerektiğini ortaya koymaktadır. Chiari tedavi edilmeden yapılan skolyoz cerrahisinde başarısızlık oranı yüksektir. Dekompresyon ameliyatı sonrasında hastaların %40-50'sinde skolyozda kendiliğinden düzelme veya ilerlemenin durması gözlenmektedir. Bu nedenle Prof. Dr. Gülşah Bademci, skolyoz ile birlikte Chiari saptanan hastalarda multidisipliner bir yaklaşımla önce Chiari cerrahisini planlamaktadır.
Cerrahi Tedavi: Posterior Fossa Dekompresyon Ameliyatı
Posterior fossa dekompresyon ameliyatı, Chiari malformasyonu tedavisinde standart cerrahi yöntemdir. Ameliyatın temel amacı, beyincik tonsillerinin üzerindeki baskıyı kaldırarak BOS akışını normale döndürmektir. Prof. Dr. Gülşah Bademci, bu ameliyatı mikrocerrahi tekniklerle uygulayarak hastaya en az travmayla en etkili sonucu hedeflemektedir.
Cerrahi Endikasyonlar (Ameliyat Kararı)
- MR'da 5 mm üzeri tonsilar herniasyon ve semptomatik bulgular
- Cine MR'da BOS akımının belirgin şekilde engellenmiş olması
- Eşlik eden syringomyelinin ilerlemesi
- Nörolojik defisitlerin artması
- İlaç tedavisine yanıt vermeyen kronik ense ağrısı
- Günlük yaşam aktivitelerinin ciddi şekilde kısıtlanması
Ameliyat Aşamaları
- Pozisyonlama: Hasta yüzüstü (prone) pozisyonda, baş öne eğik şekilde sabitlenir.
- Cilt insizyonu: Ense bölgesinde orta hattan yaklaşık 6-8 cm'lik bir kesi yapılır.
- Suboksipital kraniektomi: Kafatası tabanından küçük bir kemik parçası çıkarılarak posterior fossa genişletilir.
- C1 laminektomi: Birinci boyun omuru (atlas) arkası çıkarılarak spinal kanalda ek alan sağlanır.
- Dura açılması: Beyni ve omuriliği saran sert zar (dura mater) açılır.
- Araknoid serbestleştirme: BOS akışını engelleyen yapışıklıklar mikrocerrahi teknikle açılır.
- Tonsil koagülasyonu / rezeksiyonu: Aşırı sarkık tonsiller küçültülerek alan genişletilir.
- Duraplasti (dura grefti): Dura, otojen veya sentetik greft materyal ile genişletilerek kapatılır. Bu sayede BOS akışı için yeterli alan oluşturulur.
- Katmanlı kapatma: Kas, fasya ve cilt katmanları anatomik olarak kapatılır.
Ameliyat Teknikleri ve Mikrocerrahi Avantajları
Chiari cerrahisinde mikrocerrahi yaklaşım, geleneksel cerrahi tekniklere kıyasla önemli avantajlar sunmaktadır. Prof. Dr. Gülşah Bademci'nin uyguladığı mikrocerrahi teknikler, yüksek büyütme ve aydınlatma altında hassas diseksiyon yapılmasına olanak tanır.
Mikrocerrahi Tekniğin Avantajları
- Hassas diseksiyon: Cerrahi mikroskop altında sinir ve damar yapıları net olarak ayırt edilerek korunur.
- Minimal doku hasarı: Büyütme sayesinde sadece hedef doku üzerinde çalışılır, çevre dokulara zarar en aza indirilir.
- Kontrollü hemostaz: Mikrocerrahi aletlerle kanama kontrolü daha etkin sağlanır.
- Düşük enfeksiyon riski: Daha küçük insizyon ve daha az doku manipülasyonu enfeksiyon riskini azaltır.
- Kısa hastanede kalış süresi: Genellikle 3-5 gün içinde taburculuk mümkün olur.
- Hızlı iyileşme: Hastaların çoğu 4-6 hafta içinde günlük aktivitelerine dönebilir.
İntraoperatif Nöromonitörizasyon
Ameliyat sırasında uygulanan nörofizyolojik monitörizasyon, beyin sapı ve omurilik fonksiyonlarının gerçek zamanlı olarak izlenmesini sağlar. Somatosensoriyel evoke potansiyeller (SSEP), motor evoke potansiyeller (MEP) ve beyin sapı işitsel evoke potansiyeller (BAEP) kullanılarak sinir hasarı riski minimuma indirilir. Bu teknoloji, cerrahın en güvenli diseksiyon hattını belirlemesine yardımcı olur.
Ameliyat Sonrası Süreç
Posterior fossa dekompresyon ameliyatı sonrasında hastanın konforlu ve güvenli bir iyileşme süreci geçirmesi için dikkatli bir takip programı uygulanır.
Hastanede Kalış Dönemi (İlk 3-5 Gün)
- Yoğun bakım ünitesinde ilk 24 saat yakın takip
- Nörolojik muayene kontrolü (her 4 saatte bir)
- Ağrı yönetimi: intravenöz analjezikler, gerekirse hasta kontrollü analjezi (PCA)
- Baş pozisyonu: ilk 48 saat hafif yükseltilmiş pozisyonda tutulur
- Yara bakımı ve BOS sızıntısı kontrolü
- Erken mobilizasyon: ameliyat sonrası 1. günde yardımla ayağa kaldırılma
- Sıvı ve beslenme düzenlenmesi
Evde İyileşme Dönemi (İlk 6 Hafta)
- İlk 2 hafta yatakta dinlenme ağırlıklı aktivite
- 3-4 hafta boyunca ağır kaldırmama (5 kg üzeri)
- Boyun hareketlerinde tedricen artış
- Yara bakımı ve dikişlerin kontrolü (10-14. gün)
- Reçeteli ağrı kesici ve kas gevşeticiler
- Araç kullanmama (en az 4 hafta)
Acil Müdahale Gerektiren Durumlar
- Yara bölgesinden berrak sıvı sızması (BOS sızıntısı olabilir)
- Yüksek ateş (38.5°C üzeri)
- Şiddetlenen baş ağrısı veya bulantı-kusma
- Kol veya bacaklarda yeni gelişen güçsüzlük
- Görme bozukluğu veya çift görme
- Yutma güçlüğünde ani kötüleşme
İyileşme ve Uzun Dönem Takip
Chiari ameliyatı sonrası iyileşme süreci bireysel farklılıklar gösterse de, hastaların büyük çoğunluğunda olumlu sonuçlar elde edilmektedir. Ameliyat sonrası %80-90 oranında semptomatik iyileşme bildirilmekte olup en belirgin düzelme baş ağrısı ve denge bozukluğunda gözlenmektedir.
İyileşme Takvimi
- 1-2 hafta: Ameliyat ağrısının geçmesi, günlük temel aktivitelere başlama
- 2-4 hafta: Hafif yürüyüşler, ev içi aktiviteler
- 4-6 hafta: Ofis tipi işlere dönüş, araç kullanmaya başlama
- 6-12 hafta: Fiziksel aktivitelerde kademeli artış
- 3-6 ay: Tam aktiviteye dönüş, spor faaliyetleri (doktor onayıyla)
- 6-12 ay: Syringomyeli olan hastalarda sirinks boyutunun değerlendirilmesi
Uzun Dönem Takip Protokolü
- Ameliyat sonrası 1. ay: klinik kontrol ve yara değerlendirmesi
- 3. ay: kranioservikal MR ve nörolojik muayene
- 6. ay: MR kontrol (syringomyeli olan hastalarda sirinks değerlendirmesi)
- 12. ay: kapsamlı MR ve klinik değerlendirme
- Sonraki yıllar: yıllık MR ve nörolojik kontrol
Eşlik eden sinir sıkışması bulguları olan hastalarda, dekompresyon sonrası periferik sinir fonksiyonlarının da düzenli olarak değerlendirilmesi önerilmektedir.
Neden Prof. Dr. Gülşah Bademci?
Beyincik sarkması ameliyatı, kranioservikal bileşke anatomisine hakim, deneyimli bir nöroşirürji uzmanı tarafından gerçekleştirilmelidir. Prof. Dr. Gülşah Bademci, Ankara'da nöroşirürji alanında uzmanlaşmış, posterior fossa cerrahisinde geniş deneyime sahip bir cerrahtır.
- Mikrocerrahi uzmanlığı: Tüm Chiari ameliyatlarını cerrahi mikroskop altında, mikrocerrahi tekniklerle gerçekleştirir.
- Kapsamlı deneyim: Beyincik sarkması, syringomyeli ve kranioservikal bileşke patolojilerinde uzmanlaşmıştır.
- Multidisipliner yaklaşım: Skolyoz ve omurilik patolojileri gibi eşlik eden durumlar için bütüncül tedavi planı oluşturur.
- Güncel teknikler: İntraoperatif nöromonitörizasyon, duraplasti ve asgari invaziv yaklaşımlar dahil en güncel cerrahi teknikleri uygular.
- Hasta odaklı bakım: Ameliyat öncesinden uzun dönem takibe kadar her aşamada hastayla birebir ilgilenir.
- Akademik birikimi: Ulusal ve uluslararası bilimsel yayınları ve kongre katılımlarıyla alanındaki güncel gelişmeleri yakından takip eder.
Sık Sorulan Sorular (SSS)
Beyincik sarkması ameliyatı riskli midir?
Her cerrahi müdahalede olduğu gibi beyincik sarkması ameliyatında da belirli riskler mevcuttur. Ancak mikrocerrahi tekniklerle bu riskler önemli ölçüde azaltılmıştır. Başlıca riskler arasında BOS sızıntısı (%2-4), enfeksiyon (%1-2), kanama ve nadir durumlarda nörolojik kötüleşme sayılabilir. Deneyimli bir nöroşirürji uzmanı tarafından gerçekleştirilen ameliyatlarda komplikasyon oranı oldukça düşüktür. Prof. Dr. Gülşah Bademci, ameliyat öncesinde tüm riskleri hastaya detaylı şekilde açıklayarak bilgilendirilmiş onam süreci yürütmektedir.
Chiari malformasyonu ameliyatsız tedavi edilebilir mi?
Hafif semptomları olan ve MR'da belirgin BOS akım bozukluğu saptanmayan bazı hastalarda konservatif (ameliyatsız) takip tercih edilebilir. Bu durumda ağrı kesiciler, fizik tedavi ve yaşam tarzı düzenlemeleriyle semptomlar kontrol altına alınmaya çalışılır. Ancak ilerleyici nörolojik bulgular, syringomyeli gelişimi veya günlük yaşamı ciddi şekilde etkileyen belirtiler varlığında cerrahi tedavi gereklidir. Ameliyatsız izlenen hastalarda düzenli MR takibi şarttır.
Ameliyat sonrası ne kadar sürede iyileşirim?
İyileşme süreci kişiden kişiye değişmekle birlikte, hastaların çoğu 4-6 hafta içinde günlük aktivitelerine dönebilmektedir. Baş ağrısı gibi belirtilerde erken dönemde belirgin düzelme görülürken, uyuşma ve denge bozukluğu gibi semptomlarda iyileşme birkaç ay sürebilir. Tam aktiviteye dönüş genellikle 3-6 ay arasında gerçekleşir. Syringomyeli eşlik eden hastalarda sirinksin küçülmesi 6-12 ay sürebilir.
Ameliyattan sonra tekrarlama (nüks) olasılığı var mıdır?
Mikrocerrahi teknikle yapılan posterior fossa dekompresyon ameliyatı sonrasında nüks oranı düşüktür; yaklaşık %5-10 civarındadır. Nüksün en sık nedenleri arasında yetersiz dekompresyon, skar dokusu oluşumu ve dura greftinin büzüşmesi sayılabilir. Düzenli MR takibi ile olası nüks erken dönemde saptanarak müdahale edilebilir. Revizyon cerrahisi gerektiğinde de başarı oranı yüksektir.
Çocuklarda Chiari ameliyatı ne zaman yapılmalıdır?
Çocuklarda Chiari ameliyatı kararı, semptomların şiddeti, nörolojik bulguların ilerleme hızı ve eşlik eden durumların (syringomyeli, skolyoz, hidrosefali) varlığına göre bireysel olarak değerlendirilir. Ağrı ve nörolojik defisitler nedeniyle gelişimi etkilenen, syringomyelisi ilerleyen veya açıklanamayan skolyoz gelişen çocuklarda cerrahi tedavi önerilir. Prof. Dr. Gülşah Bademci, pediatrik Chiari hastalarında aile ile detaylı görüşme yaparak tedavi planını birlikte oluşturur.